Lieu de morsure après les symptômes de la tique. Symptômes et signes
Les tiques suceuses de sang sont porteuses de nombreuses infections et appartiennent à la classe des tiques particulièrement dangereuses. L'infection se produit directement par la morsure d'un arthropode. Les infections les plus graves véhiculées par les tiques sont l'encéphalite et la borréliose.
Le pic des piqûres enregistrées se produit dans la première moitié de l'été, mais l'activité des tiques est observée jusqu'à la fin de l'automne. La tique peut s’accrocher aux vêtements et ensuite se frayer un chemin jusqu’à la peau exposée. Souvent pénétration tique dangereuse se produit à travers les manches, au bas du pantalon, au niveau du col.
Classification des tiques
Ces représentants des arthropodes atteignent rarement 3 mm ; la taille des acariens varie généralement de 0,1 à 0,5 mm. Comme il sied aux arachnides, les tiques n’ont pas d’ailes.
Les tiques sont classées en deux groupes principaux :
- Stérile - les individus qui ne sont porteurs d'aucune infection ;
- Tiques infectées porteuses de maladies virales, microbiennes et autres (encéphalite).
Il convient de noter que les tiques commencent le plus souvent à mordre au début du printemps et à la fin de l'automne. Attention, toutes les tiques ne sont pas porteuses de maladies infectieuses. Malgré cela, même une tique stérile peut entraîner de graves conséquences. C’est pourquoi il est si important de savoir quoi faire dans une situation précise lorsqu’on est attaqué par une tique.
Les piqûres de tiques sont les premiers signes chez l'homme
En règle générale, le premier signe d'une morsure est la présence d'un insecte attaché au corps de la victime. Le plus souvent, les zones du corps cachées sous les vêtements et les endroits dotés d'un système capillaire bien développé sont touchés.

Une piqûre de tique est généralement indolore, et ce fait passe inaperçu même une fois que la tique a fini de boire du sang et est tombée de la peau.
Les premiers signes après une piqûre de tique peuvent apparaître après 2 à 4 heures. Ceux-ci inclus:
- mal de tête;
- faiblesse;
- photophobie;
- somnolence;
- des frissons;
- articulations douloureuses;
- douleur dans les muscles.
S’il y a une rougeur pendant la morsure, il peut s’agir d’une réaction allergique normale. Mais des taches rouges atteignant 10 à 12 cm de diamètre peuvent être un symptôme. Ils peuvent apparaître après 2 jours ou des semaines plus tard.
Les personnes trop sensibles peuvent présenter des signes de piqûre de tique tels que :
- nausée;
- vomissements et maux d'estomac;
- Forts maux de tête;
- vertiges;
- respiration sifflante;
- hallucinations.
Si vous êtes piqué par une tique, mesurez votre température corporelle tous les jours pendant 10 jours ! Son augmentation 2 à 9 jours après la morsure peut indiquer que vous avez été infecté par une maladie infectieuse !
Symptômes d'une morsure de tique

Le plus souvent, les premiers symptômes commencent à se manifester 7 à 24 jours après la morsure. Il y a eu des cas où une forte détérioration de l'état a été observée après 2 mois. Il est donc nécessaire de surveiller votre état de santé.
Si la tique n'a pas été infectée, les rougeurs et les démangeaisons disparaissent rapidement sans laisser de trace et aucun autre symptôme n'apparaît. Si l'insecte a été infecté, après la morsure de la tique, des symptômes tels qu'une faiblesse générale, des frissons, une somnolence, des courbatures, des articulations, une photophobie et un engourdissement du cou apparaissent.
Veuillez noter que la zone touchée est indolore, avec seulement une légère rougeur ronde.
La gravité des symptômes peut varier. La manière dont les piqûres de tiques se manifestent dépend de l'âge, des caractéristiques individuelles, de l'état général de la personne et du nombre d'insectes attachés.
Les principaux symptômes d'une piqûre de tique encéphalite chez l'homme :
- Courbatures
- Maux de tête fréquents
Si vous présentez de tels symptômes, vous ne pouvez rien retarder et vous devez immédiatement vous rendre à la clinique.
| Description des symptômes | |
| Température | L’un des symptômes les plus courants d’une morsure de tique est une augmentation de la température corporelle. Cela se produit dans les premières heures qui suivent la piqûre et constitue une réaction allergique à la salive d'insecte pénétrant dans le corps. Une température élevée peut apparaître après 7 à 10 jours, lorsque la personne mordue oublie de penser à l'expérience. Si une température élevée est enregistrée pendant cette période, c'est le signe du développement d'un processus infectieux. |
| Rougeur après piqûre | Ce symptôme est caractéristique de la maladie de Lyme. Le site de la tique est plus rouge et ressemble à un anneau. Cela peut se produire 3 à 10 jours après la lésion. Dans certains cas, une éruption cutanée apparaît. Au fil du temps, la rougeur après la morsure change de taille et devient beaucoup plus importante. Au cours des 3 à 4 semaines suivantes, l'éruption cutanée commence à s'atténuer progressivement et la tache peut disparaître complètement. |
| Éruption cutanée | L'éruption cutanée provoquée par une piqûre de tique, également connue sous le nom d'érythème migrant (photo), est un symptôme de la maladie de Lyme. Cela ressemble à une tache rouge vif avec une partie centrale surélevée. Il peut également être de couleur rouge foncé ou bleue, ce qui donne l’impression d’une ecchymose sur la peau. |
Plus le traitement est commencé tôt, meilleur est le pronostic. Il est donc important de se faire vacciner à temps et de s’assurer contre encéphalite à tiques afin que les injections d'immunoglobulines et le traitement ultérieur soient gratuits.
À quoi ressemble une morsure de tique sur le corps d'une personne ?

La tique s'attache au corps humain à l'aide d'un hypostome. Cette excroissance non appariée remplit les fonctions d'organe sensoriel, d'attachement et de succion du sang. L’endroit le plus probable où une tique s’attache à une personne de bas en haut est :
- région de l'aine ;
- ventre et bas du dos;
- poitrine, aisselles, cou ;
- zone des oreilles.
Les piqûres peuvent souvent se manifester de différentes manières. Regardons la photo de ce à quoi ressemble une morsure de tique sur un corps humain :

Si, après avoir retiré la tique, un petit point noir reste au site d'aspiration, cela signifie que la tête s'est détachée et doit être retirée. Pour ce faire, la zone touchée est traitée avec de l'alcool et la plaie est nettoyée à l'aide d'une aiguille désinfectée. Après avoir retiré la tête, vous devez lubrifier la plaie avec de l'alcool ou de l'iode.
Assurez-vous de conserver la tique (mettez-la dans un sac en plastique) afin qu'un test de laboratoire puisse être effectué pour déterminer s'il s'agissait d'une tique d'encéphalite ou non. La gravité des conséquences pour la personne ou l'animal mordu et la poursuite du traitement en dépendent.
Il faut comprendre qu’une petite piqûre de tique peut entraîner de graves problèmes de santé. Ainsi, l'encéphalite peut provoquer une paralysie des membres et entraîner la mort.
Si vous êtes proche de la ville, rendez-vous immédiatement aux urgences, les spécialistes retireront la tique sans risque inutile. Mais il y a un risque de l'écraser lorsqu'on l'extrait soi-même, et si la tique écrasée s'avère infectée, elle entrera dans l'organisme un grand nombre de virus.
La suite dépend de la rapidité avec laquelle la personne a réagi à la défaite. S'il ignore les symptômes et ne consulte pas de médecin, le pronostic est extrêmement défavorable. Le fait est que les piqûres de tiques ne peuvent se manifester qu'après un certain temps.
Conséquences pour le corps
Une piqûre de tique peut provoquer de nombreuses maladies chez l'homme. Naturellement, si vous n’y prêtez pas attention, de graves conséquences sont possibles.
Vous trouverez ci-dessous une liste des conséquences possibles des infections transmises par les tiques sous forme de lésions :
- système nerveux - encéphalomyélite, divers types d'épilepsie, hyperkinésie, maux de tête, parésie, paralysie;
- articulations – arthralgie, arthrite;
- système cardiovasculaire – arythmie, pics de tension artérielle ;
- poumons - conséquence d'hémorragies pulmonaires;
- rein – néphrite, glomérulonéphrite ;
- foie – troubles digestifs.
Dans les formes graves des infections répertoriées, une perte de la capacité de prendre soin de soi, une diminution de la capacité de travail (jusqu'au groupe 1 d'invalidité), des crises d'épilepsie et le développement d'une démence sont possibles.
Maladies pouvant résulter de morsures
- Encéphalite à tiques
- Typhus à tiques
- Fièvre hémorragique
- Borréliose. L'agent causal de cette maladie est les spirochètes, qui se propagent dans la nature, notamment par les tiques. La maladie se présente sous une forme chronique et affecte presque tous les organes et systèmes. Lors du traitement de la borréliose (maladie de Lyme), les antibiotiques sont obligatoires ! Ils sont utilisés pour supprimer les agents pathogènes. La borréliose de Lyme est causée par un micro-organisme du groupe des spirochètes.
- Encéphalite à tiques. Maladie virale infectieuse transmise par les piqûres de tiques, caractérisée par de la fièvre et des lésions du système nerveux central. Les conséquences d'une morsure de tique d'encéphalite peuvent être très désastreuses. Dans certains cas, après avoir souffert d’une encéphalite, les personnes deviennent handicapées.
- Typhus à tiques. L'éruption cutanée du typhus est souvent appelée au début rose, bien que ce premier symptôme n'apparaisse que sur les peaux claires. L'étape suivante est le blanchiment de l'éruption cutanée, puis elle devient rouge et s'assombrit à nouveau. Dans les cas graves de typhus, où des éléments hémorragiques sont visibles, des saignements cutanés (pétéchies) se développent souvent.
- Fièvre hémorragique. Le danger réside dans des dommages graves et parfois irréversibles aux organes vitaux. Toutes les personnes suspectées de fièvre hémorragique doivent être hospitalisées dans le service boxé de l'hôpital des maladies infectieuses.
La prévention
- Il est préférable de se faire vacciner plus tôt, car après une infection, le vaccin est interdit. Le vaccin est indiqué pour ceux qui vivent dans une région défavorisée et sont professionnellement associés à la forêt.
- Tout d’abord, lorsque vous allez visiter les habitats des tiques, vous devez vous habiller correctement. Les vêtements doivent avoir des manches longues, des pantalons et vous devez également mettre quelque chose sur votre tête, de préférence une capuche. Les sous-vêtements thermiques peuvent être très pratiques, car ils s'adaptent parfaitement au corps et empêchent les insectes de ramper dans les endroits isolés.
- Lorsque vous vous rendez dans une zone où se trouvent des tiques, soyez le plus « armé » possible, emportez toutes les choses nécessaires dont vous aurez besoin en cas de piqûre de tique.
- Lors de vos déplacements en forêt, restez au milieu des sentiers en évitant les herbes hautes et les buissons.
Si la tique colle, vous devez tout d'abord vous rendre dans des établissements médicaux ou des centres de traumatologie pour la retirer.
Plus la tique est retirée rapidement, moins il est probable que l'agent pathogène d'une maladie dangereuse pénètre dans la circulation sanguine.
Il ne faut rien laisser tomber sur la tique et attendre qu'elle tombe d'elle-même. La tique ne tombera pas, mais continuera à introduire des agents pathogènes dans le sang.
Après la procédure de retrait, il est nécessaire de traiter le site de la morsure avec des antiseptiques : iode, alcool, etc.
Symptômes d'une morsure de tique
Lorsqu'elle est mordue par des tiques non infectées, une personne peut ne ressentir aucune sensation douloureuse autre que des rougeurs, des douleurs au site de la morsure et des réactions allergiques. Il peut y avoir un gonflement, une sensation de brûlure et des cloques.
 Si, lors du retrait d'une tique, une partie de la trompe ou de la patte reste, vous ne devez pas cueillir cet endroit avec une aiguille ou une épingle. Lubrifiez cet endroit avec du vert brillant et il tombera tout seul. En cas de piqûre de tique, qui peut entraîner une maladie grave, les premiers symptômes peuvent apparaître dans les premières semaines suivant la piqûre d'insecte. Ces symptômes peuvent inclure :
Si, lors du retrait d'une tique, une partie de la trompe ou de la patte reste, vous ne devez pas cueillir cet endroit avec une aiguille ou une épingle. Lubrifiez cet endroit avec du vert brillant et il tombera tout seul. En cas de piqûre de tique, qui peut entraîner une maladie grave, les premiers symptômes peuvent apparaître dans les premières semaines suivant la piqûre d'insecte. Ces symptômes peuvent inclure :
- Rougeur ou éruption cutanée près du site de la morsure.
- Cou douloureux.
- Maux de tête et nausées.
- Faiblesse.
- Douleurs dans les muscles et les articulations.
- Frissons et fièvre.
- Ganglions lymphatiques hypertrophiés.
Si ces symptômes apparaissent, vous devez consulter immédiatement un médecin.
Complications après une morsure de tique
Les piqûres d'une tique infectée peuvent provoquer des maladies graves. Si après une morsure vous remarquez un ou plusieurs symptômes, vous devez immédiatement consulter un médecin et lui dire que vous avez été piqué par une tique.
Les tiques peuvent être porteuses de maladies telles que :
Ces maladies peuvent entraîner des conséquences très graves sur la santé, voire un handicap, voire la mort.
Votre médecin devrait vous prescrire une analyse de sang pour déterminer si votre maladie est due à une morsure de tique. Un test sanguin pour détecter la présence d'anticorps peut être effectué au plus tôt 10 jours après une piqûre de tique.
Comment retirer (retirer) correctement une tique de la peau humaine
Ce que vous devez vraiment faire, c'est :
- Retirez la tique très soigneusement, de préférence entièrement ;
- Rincer et traiter le site de la morsure ;
- Enregistrez l’insecte pour une analyse future (facultatif) ;
- Notez la date de la morsure sur le calendrier (afin de pouvoir ensuite déterminer avec précision l'heure à laquelle certains symptômes sont apparus).
Mais il ne suffit pas de « décrocher » à tout prix l’animal du lieu de la morsure. Il est très important de prendre des précautions particulières lors de cette opération. À savoir:
En plus des moyens corrects et corrects de séparer une tique du site de la morsure, il existe bien sûr plusieurs techniques risquées, mais très populaires parmi la population. Par exemple, il est généralement admis que si une tique est enduite de quelque chose de « terriblement désagréable », elle quittera rapidement le site de la morsure.
Les « méchants » les plus populaires parmi la population : le vernis à ongles, ou vice versa - le dissolvant pour vernis à ongles, l'essence, les graisses animales et végétales (qui sont censées empêcher la tique de respirer et ainsi la « chasser »), les produits de nettoyage, la vaseline et autres liquides et onguents « désagréables ». En fait, cette stratégie en elle-même est assez dangereuse - le fait est que la tique, sentant une « menace » pour la vie, injectera instinctivement des toxines dans le sang de la victime (et avec elles des agents pathogènes d'infections graves également, si elle contient eux).
Après avoir arraché la tique de la peau, deux évolutions peuvent se produire :
- L'insecte a été entièrement arraché ;
- L'abdomen de la tique s'est détaché, mais la tête est restée dans la peau ;
Que faire si la tête de la tique reste dans la peau
Les substances les plus dangereuses qu’une tique peut « récompenser » sa victime se trouvent dans le corps de l’animal. Par conséquent, même si la tête de la tique reste à l’intérieur du site de la morsure, cela n’est pas aussi effrayant et dangereux que si la tique entière poursuivait son « festin ». Dans l’ensemble, la tête coupée d’une tique qui s’est logée dans la peau n’est rien de plus qu’un simple éclat.
Vous pouvez le retirer de la même manière que vous retirez un éclat - désinfectez l'aiguille (par exemple, avec 5 % d'iode) et grattez littéralement le site de la morsure, en retirant la tête de la tique. Mais même si vous ne faites rien, au bout de quelques jours, cette « écharde » sortira très probablement d’elle-même, poussée par le tissu cutané.
Quoi qu’il en soit, après avoir décroché l’insecte, le site de la piqûre doit être lavé et traité :
Tout d'abord, le site de la morsure doit être soigneusement lavé - il est préférable de le faire comme d'habitude. solution savonneuse. Laissez ensuite la peau sécher et lubrifiez le site de la morsure avec une solution d'iode à 5 %. La "plaie" ne nécessite aucune autre manipulation - le savon et l'iode suffisent.
Que faire avec une tique ?
 La tique extraite doit être conservée la plus intacte possible, de préférence vivante, puis placée avec un morceau de coton humide ou un brin d'herbe fraîche dans un récipient bien fermé (par exemple une bouteille en verre) et livrée à un laboratoire de virologie pour analyse. d'agents responsables de divers types de maladies.
La tique extraite doit être conservée la plus intacte possible, de préférence vivante, puis placée avec un morceau de coton humide ou un brin d'herbe fraîche dans un récipient bien fermé (par exemple une bouteille en verre) et livrée à un laboratoire de virologie pour analyse. d'agents responsables de divers types de maladies.
A quoi ressemble une tique d'encéphalite ?
L'activité des tiques commence à être observée début avril et à la mi-mai, leur nombre augmente des millions de fois. Pendant la reproduction, les tiques sont les plus actives. Pendant la saison des amours (fin mai), ayant assez de sang, les tiques femelles commencent à pondre des œufs, dont les larves émergent un mois plus tard et commencent immédiatement à rechercher des proies.
Lorsque vous marchez en forêt, portez des vêtements qui couvrent tout espaces ouverts corps Lorsque vous marchez en forêt, portez des vêtements qui couvrent toutes les zones exposées du corps
La durée de vie d'un insecte adulte est de 3 à 4 mois et, fin juillet, la population d'acariens est réduite au minimum, mais des représentants individuels peuvent être trouvés en octobre.
La tique de l'encéphalite n'est pas une espèce particulière, mais une tique infectée par le virus de l'encéphalite.
Autrement dit, la tique de l'encéphalite n'est pas une espèce spéciale, mais une tique infectée par le virus de l'encéphalite. Il est impossible de dire par son apparence s'il s'agit d'une tique d'encéphalite ou non. Le virus peut être contenu aussi bien chez les femelles que chez les mâles, les nymphes et les larves. La tique s'infecte lorsqu'elle se nourrit d'un animal infecté.
Où les tiques piquent-elles le plus souvent ?
Les tiques ont leurs propres endroits « préférés » pour piquer et aspirer. De plus, ils diffèrent entre les enfants et les adultes – probablement en raison de la différence de taille entre les premiers et les seconds. Par exemple, chez les enfants, les tiques se trouvent le plus souvent sur la tête (et très probablement derrière les oreilles), et chez les adultes, les endroits les plus « populaires » pour les piqûres sont la poitrine, les bras et les aisselles. En plus de la tête, les tiques attaquent également les enfants dans les zones suivantes du corps :
- Cou et poitrine ;
- Mains;
- Région axillaire (en particulier chez les enfants de plus de 10 ans) ;
- Dos.
En règle générale, la tique ne pénètre pas complètement dans le site de la morsure - sa tête est sous la peau et son corps est à l'extérieur. Au fur et à mesure que la tique devient « saturée », son abdomen gonfle et s'assombrit. Toutes les substances les plus dangereuses (éventuels agents infectieux et toxines) se trouvent dans le corps de la tique. C’est pourquoi il est toujours possible que même un animal infecté ne nuise pas à la santé de l’enfant. Mais seulement à condition que vous, adultes, « traitiez » clairement, rapidement et extrêmement soigneusement la tique.
Où trouve-t-on les tiques ?
Les tiques vivent le plus souvent sur l'herbe, buissons bas, aime les endroits humides et feuillus, mais ne rampe jamais dans les arbres, ne tombe pas et ne saute jamais d'eux. Dès qu'une personne s'approche d'une tique, elle s'accroche à la peau et aux vêtements et rampe vers le haut jusqu'à ce qu'elle trouve un endroit isolé sous les vêtements pour s'attacher au corps. Cela prend en moyenne 30 minutes. Les tiques rampent toujours vers le haut et se trouvent donc dans les aisselles, l'aine, le dos, le cou et la tête. Dans les biotopes naturels, il est nécessaire de procéder à des examens personnels et mutuels toutes les 15 à 20 minutes.
Séparément, nous dirons qu'il existe des cas d'infection dans la région d'Orenbourg.
Comment se protéger des tiques ?
Pendant la période d'activité des tiques, lorsque vous vous promenez dans l'espace vert, vous devez vous habiller de manière à ce que les tiques ne puissent pas ramper des vêtements jusqu'à votre corps. Les manches et les jambes du pantalon doivent être bien ajustées au corps, par exemple avec des élastiques ou rentrées dans des chaussettes, etc. Vous avez besoin d'un chapeau sur la tête. L'efficacité de la protection augmente plusieurs fois lors du traitement des vêtements avec des produits chimiques en aérosol spéciaux - acaricide (tue les tiques), répulsif (repousse les tiques) ou acaricide-répulsif (repousse et tue en même temps). Ces produits ne doivent jamais être appliqués sur la peau. Assurez-vous de lire les instructions du produit.
Si la tique colle, vous devez tout d’abord vous rendre aux urgences pour la retirer. Plus la tique est retirée rapidement, moins il est probable que l'agent pathogène d'une maladie dangereuse pénètre dans la circulation sanguine.
Conséquences d'une morsure de tique chez le chien
 Les tiques présentent un certain risque pour la santé animale. Premièrement, les morsures provoquent des dommages physiques directs à la peau ; deuxièmement, il est possible de développer des allergies et d'autres réactions systémiques à la salive des tiques et, troisièmement, la transmission de maladies infectieuses, dont certaines peuvent affecter l'homme.
Les tiques présentent un certain risque pour la santé animale. Premièrement, les morsures provoquent des dommages physiques directs à la peau ; deuxièmement, il est possible de développer des allergies et d'autres réactions systémiques à la salive des tiques et, troisièmement, la transmission de maladies infectieuses, dont certaines peuvent affecter l'homme.
Lorsqu’une tique s’attache, elle endommage la peau de l’hôte et développe une infiltration inflammatoire. Les lésions tissulaires sont généralement très douloureuses et peuvent entraîner une infection bactérienne secondaire. Les tiques se nourrissent du sang de leur hôte et, dans les cas graves, peuvent provoquer une anémie.
Les effets systémiques d’une piqûre de tique peuvent être très graves. De nombreux types de tiques peuvent provoquer la paralysie, voire la mort de l'hôte. Chez l'homme, des cas de choc anaphylactique ont été décrits, qui se développent à la suite d'une réaction aux composants de la salive des tiques.
Les tiques sont également porteuses d'infections tant pour les animaux domestiques que pour les humains, notamment des maladies bactériennes, des infections à rickettsies, des spirochétoses, des maladies à protozoaires et des maladies virales.
Ces maladies peuvent être transmises par les larves, les nymphes et les adultes. La plupart des agents infectieux restent dans le corps des nymphes et des tiques après la mue, et certaines maladies sont transmises par voie transovarienne.
Brèves caractéristiques des maladies vectorielles chez le chien
|
Type d'excitateur |
Agent pathogène |
Vecteur |
Syndrome clinique commentaires |
|
Bactéries |
Ehrlichia spp. |
E. chaffeensis : Dermacentor, Amblyomma Et Ixodes |
Écanis :
Ehrlichiose monocytaire canine. Les chiens sont également sensibles à la maladie causée par E chaffeensis Et Ewingii. |
|
Francisella tularensis |
Dermacentor Et Amblyomma |
Symptômes pseudo-grippaux et lymphadénite chez l'homme. Les chats peuvent être infectés par la tularémie mais ne présentent aucun signe clinique malgré des lésions pulmonaires étendues. |
|
|
Anaplasma phagocytophilum |
Chiens: fièvre et léthargie |
||
|
Hémobartonella canis |
Anémie chez les chiens splénectomisés, ainsi que dans les états d'immunodéficience |
||
|
Rickettsie |
Rickettsia rickettsii |
La fièvre pourprée des montagnes Rocheuses (rickettsiose américaine transmise par les tiques) se manifeste par des taches qui évoluent en pétéchies en quelques jours. Les chiens peuvent présenter divers signes cliniques. |
|
|
Coxiella burnetii |
Maladie subclinique chez de nombreuses espèces animales. Fièvre Q chez l'homme |
||
|
Spirochètes |
Borrélia burgdorferi |
Tiques ixodides (Ixodes) |
Chiens: fièvre, lymphadénopathie et boiterie intermittente 2 à 5 mois après l'infection |
|
Protozoaires |
Babesia spp. |
B. canis Et B. gibsoni : R. sanguineus |
Chiens: anémie hémolytique pendant l'invasion B-canis ou B gibson |
|
Hépatozoïde americanum et H. canis |
Hépatozoïde: Amblyomma |
Chiens: fièvre, perte de poids et hyperesthésie (sensibilité accrue aux stimuli sensoriels) |
|
|
Cytauxzoon felis |
Chats: fièvre, dépression, jaunisse, muqueuses pâles. Peut être mortel. |
Introduction et cycle de vie des acariens
Il existe trois familles de tiques : les Argasidae, les Ixodidae et les Nuttalliellidae. Les tiques ixodides ont une écaille dure et durable sur le dos, tandis que les tiques argasides, au contraire, ont une cuticule molle.
Dans des conditions idéales, le cycle œuf-œuf peut prendre un peu plus de deux mois.
Types de tiques - porteuses de maladies infectieuses pour les chiens
|
Types de tiques |
Maître |
Infections vectorielles et agents pathogènes se propageant de manière transmissible |
|
Larve: campagnol, souris |
Cytauxzoon felis, Francisella tularensis (Antr), Rickettsia rickettsii Ehrlichia chaffeensis (Antre) F tularensis(Antr), R. rickettsii(Antr), paralysie des tiques(Antre) |
|
|
Larve et nymphe : perdrix, cailles, dindes, moineaux, de nombreux mammifères tels que chats, cerfs, loups, chiens, renards, lapins, écureuils, ratons laveurs, humains |
Borrelia lonestari, E chaffeensis (Antr), Ehrlichia ewingii, F tularensis (Antr), Hépatozoon americanum, H canis, paralysie des tiques |
|
|
Rhipicephalus sanguineus |
Larve: chiens, rongeurs |
Anaplasma platys, Babesia canis, Babesia gibsoni, Ehrlichia canis, Haemobartonella canis |
|
Larve: divers rongeurs tels que souris, musaraignes, autres petits mammifères, oiseaux, lézards |
Anaplasma phagocytophilum (Antr), Babesia microti (Antr), Borrélia burgdorferi (Antr), paralysie des tiques (Antr), E. chaffeensis (Antre) |
Certaines tiques attendent leur propriétaire en embuscade et d'autres chassent activement. Les tiques utilisant la stratégie d’embuscade grimpent sur les tiges des plantes et attendent le passage d’un hôte potentiel (Figure 2). En plus du contact visuel, les tiques réagissent aux vibrations, aux odeurs et à la chaleur. Si, pour une raison quelconque, les tiques ixodides ne parviennent pas à attaquer l'hôte, elles peuvent vivre dans un état de faim pendant au moins 3 ans (jusqu'à 14 ans au maximum). Une fois qu’une tique a trouvé un hôte approprié, elle recherche un site d’alimentation approprié. À l’aide d’hélicères (une partie des pièces buccales), la tique mord à travers la peau et insère un hypostome dans la plaie, qui présente des dentelures en forme d’ancre. Le liquide salivaire des tiques a un effet anticoagulant et vasodilatateur.
L’étape suivante est une alimentation lente, qui dure quatre à six jours chez la plupart des espèces de tiques, avec un apport sanguin minimal au cours des 12 à 24 premières heures. Au cours de cette phase, la taille des femelles peut atteindre 10 fois. La troisième et dernière étape de la phase de restauration rapide dure 1 à 2 jours. Pendant cette période, la femelle peut augmenter de près de 100 fois son poids corporel en cas de faim (Figure 3).
Contrairement aux femelles, les mâles ne sucent pas autant de sang.
Conséquences possibles après une morsure de tique
.jpg) Toutes les tiques ne sont pas contagieuses et ne présentent pas un risque d’infection. Dans tous les cas, plus la tique a été retirée tôt, moins il y a de risques de contracter l’une de ces infections :
Toutes les tiques ne sont pas contagieuses et ne présentent pas un risque d’infection. Dans tous les cas, plus la tique a été retirée tôt, moins il y a de risques de contracter l’une de ces infections :
Encéphalite à tiques
L'encéphalite à tiques est une maladie virale humaine caractérisée par de la fièvre, une intoxication et des lésions fréquentes du système nerveux central.
Comment l'encéphalite à tiques persiste-t-elle dans la nature ?
Des foyers naturels d'encéphalite à tiques existent grâce aux tiques ixodides. Deux types de tiques jouent le plus grand rôle dans la transmission du virus : la tique du chien en Europe et la tique de la taïga en Sibérie et en Extrême-Orient. Les tiques sont infectées en se nourrissant d'animaux infectés par le virus de l'encéphalite à tiques. Le plus souvent, les tiques s'infectent en se nourrissant de rongeurs (souris, campagnols). Une tique infectée conserve le virus toute sa vie. La prochaine fois que la tique se nourrit, elle transmet le virus à un autre animal. Et à partir de cet animal, de nouvelles tiques sont infectées. C'est ainsi que circule dans la nature le virus de l'encéphalite à tiques.
Comment se produit l’infection ?
L'encéphalite à tiques se transmet par la piqûre d'une tique infectée. Le virus est contenu dans la salive, la transmission du virus peut donc se produire au moment de la morsure. Et si la tique est retirée immédiatement après la morsure, le risque d'encéphalite à tiques demeure. L'infection est également possible lorsqu'elle est écrasée sur la peau (le virus peut pénétrer par les plaies). Le virus n'est pas présent dans toutes les tiques. Le nombre de tiques infectées diffère selon les zones, allant de 0 à plusieurs dizaines de pour cent de la population totale de tiques. Par conséquent, le risque de contracter une encéphalite à tiques après une morsure diffère selon les régions. Il y a davantage de tiques infectées en Sibérie et en Extrême-Orient. Vous pouvez être infecté par l'encéphalite à tiques non seulement à la suite d'une morsure de tique, mais également en consommant du lait cru de chèvre ou de brebis. Les épidémies familiales d'encéphalite à tiques sont associées à une infection par le lait. Une fois bouilli, le lait est sans danger.
Symptômes de l'encéphalite à tiques
Après avoir été mordu par une tique infectée, le virus de l'encéphalite à tiques se multiplie à l'endroit de la morsure. Cependant, il n’y a aucun changement au site de la morsure. Le virus pénètre ensuite dans les ganglions lymphatiques et dans le sang et commence à se multiplier dans les cellules tapissant les vaisseaux sanguins. Lorsque le virus se multiplie massivement, des symptômes pseudo-grippaux apparaissent. Le virus ne peut pénétrer dans le cerveau que par la barrière hémato-encéphalique. Si le virus ne parvient pas à surmonter cette barrière, l’encéphalite à tiques survient assez facilement. Chez certains patients, le virus traverse la barrière hémato-encéphalique. Ensuite, des symptômes de lésions du système nerveux central apparaissent. Les manifestations cliniques de l'encéphalite à tiques dépendent de la virulence du virus et de l'état pathologique. forces de protection corps. Chez la plupart des patients, les symptômes de l’encéphalite à tiques apparaissent dans la deuxième semaine suivant la piqûre de tique. Mais la période d'incubation peut durer de 2 à 21 jours. Après l’infection, la maladie ne se développe pas nécessairement. L'infection peut être asymptomatique. Dans de tels cas, l’encéphalite à tiques ne peut être déterminée que par des tests. L'état de santé ne change pas, la personne se sent en bonne santé. Des anticorps contre le virus de l'encéphalite à tiques apparaissent dans le sang, ce qui indique qu'il y a eu contact avec le virus. Dans le même temps, l'immunité contre l'encéphalite à tiques se développe. De nombreuses personnes (non vaccinées) vivant dans des régions endémiques et n'ayant pas eu d'encéphalite à tiques développent des anticorps, ce qui indique un contact avec l'infection. Il existe plusieurs formes d'encéphalite à tiques :
- fébrile
- méningée
- méningoencéphalite
- poliomyélite (méningoencéphalomyélite)
Toutes les formes débutent de manière aiguë par des frissons, une augmentation de la température jusqu'à 38-40˚ et des courbatures. Il n'y a pas de période prodromique ou elle est courte, dure 1 à 2 jours et se manifeste par un malaise général.
Dans la forme fébrile de l'encéphalite à tiques, le virus ne pénètre pas dans le système nerveux central. Symptômes de la forme fébrile de l'encéphalite à tiques : température élevée, faiblesse sévère, courbatures, perte d'appétit, nausées, maux de tête. La fièvre dure de plusieurs à 10 jours. Il n'y a aucun symptôme évident de lésion du système nerveux. Le liquide céphalo-rachidien est inchangé. La forme fébrile de l'encéphalite à tiques est la plus favorable.
L'encéphalite à tiques évolue assez souvent par étapes. La première étape correspond à la multiplication du virus dans le sang. Les symptômes les plus courants sont la fièvre et l’intoxication. Si la maladie se termine au premier stade, il s'agit alors d'une forme fébrile d'encéphalite à tiques. Après la première étape, la température peut baisser pendant plusieurs jours. Le virus traverse ensuite la barrière hémato-encéphalique et pénètre dans le cerveau. Ensuite, la température remonte jusqu'à atteindre des valeurs élevées et des symptômes de lésions du système nerveux central apparaissent.
La gravité de la lésion du SNC détermine le tableau clinique. Si seules les méninges sont touchées, l'encéphalite à tiques survient sous forme méningée. Lorsque les neurones sont endommagés, des formes focales d'encéphalite à tiques se développent.
Avec le développement de la forme méningée, des maux de tête sévères, des vomissements, une photophobie, une raideur de la nuque et d'autres symptômes d'irritation des méninges apparaissent sur fond de fièvre. La ponction lombaire révèle des modifications inflammatoires du liquide céphalo-rachidien.
Dans les formes méningo-encéphalitiques et poliomyélites de l'encéphalite à tiques, des lésions des cellules cérébrales se produisent. Ce sont les formes dites focales. Les symptômes dépendent de l’endroit où se trouvent les lésions dans le cerveau et de leur taille. Ce sont ces formes qui peuvent entraîner des complications neurologiques ou entraîner la mort. Dans les formes focales d'encéphalite à tiques, en plus de la fièvre, de l'intoxication et des symptômes méningés, apparaissent des symptômes de lésions de la matière cérébrale.
La forme méningoencéphalite de l'encéphalite à tiques est caractérisée par un syndrome méningé et des signes de lésions cérébrales - troubles de la conscience, troubles mentaux, convulsions, parésie et paralysie.
Dans la forme polio de l'encéphalite à tiques, les neurones des noyaux moteurs de la moelle épinière cervicale sont touchés (comme dans la polio). Une paralysie flasque persistante des muscles du cou et des bras se produit, entraînant un handicap.
Diagnostic de l'encéphalite à tiques
Une encéphalite à tiques peut être suspectée sur la base : de données épidémiques (visite de forêts, piqûres de tiques), de données cliniques (forte fièvre, syndrome méningé, symptômes focaux). Un diagnostic d’encéphalite à tiques ne peut être posé sur la seule base des symptômes cliniques. Augmentation de la température et/ou troubles neurologiques après une piqûre de tique peut être causée par d'autres raisons. De plus, ces causes peuvent être soit liées (borréliose transmise par les tiques), soit non liées à une morsure de tique (encéphalite herpétique, méningite purulente). Il est important d'exclure la méningite purulente ou l'encéphalite herpétique, car ces maladies nécessitent un traitement spécial urgent.
La ponction lombaire et l'examen ultérieur du liquide céphalo-rachidien peuvent déterminer la présence et la nature des lésions du système nerveux central. Avec son aide, vous pouvez immédiatement diagnostiquer une méningite purulente ou une hémorragie sous-arachnoïdienne - des maladies qui nécessitent un traitement spécial d'urgence. Mais sur la base d'une ponction lombaire, un diagnostic d'encéphalite à tiques ne peut être posé, car les modifications du liquide céphalo-rachidien associées à l'encéphalite à tiques correspondent à l'image d'une méningite séreuse ou d'une encéphalite, qui peut être causée par d'autres causes. Par conséquent, l’encéphalite à tiques nécessite une confirmation obligatoire en laboratoire. Pour cela, les analyses suivantes sont utilisées :
- IgM pour l'encéphalite à tiques - un résultat positif indique que la personne a été récemment infectée par le virus de l'encéphalite à tiques.
- IgG contre l'encéphalite à tiques - Les anticorps G apparaissent plus tard que M. Ils restent dans le sang tout au long de la vie après une encéphalite à tiques. Responsable de l'immunité. La production d’IgG est l’objectif principal de la vaccination contre l’encéphalite à tiques. La présence d'anticorps G et M dans le sang indique une infection en cours. Si seule l'IG est déterminée, il s'agit soit d'un stade avancé de la maladie, soit du résultat d'une vaccination.
- PCR sanguine pour l'encéphalite à tiques - détermine la présence du virus dans le sang.
- PCR du liquide céphalo-rachidien - détermine la présence du virus dans le liquide céphalo-rachidien.
Tous les patients atteints d'encéphalite à tiques doivent être examinés pour rechercher une borréliose à tiques, car Il est possible d’être infecté par les deux infections en même temps.
Traitement de l'encéphalite à tiques
Il n’existe aucun traitement antiviral efficace. Un traitement symptomatique est effectué pour lutter contre les complications. Un repos au lit strict est requis. Des médicaments antipyrétiques et une thérapie par perfusion (compte-gouttes) sont utilisés. Pendant la période de rééducation, de la physiothérapie et des massages sont prescrits.
L'administration d'immunoglobulines anti-tiques n'est pas toujours efficace et justifiée. L'immunoglobuline est un médicament contenant des immunoglobulines G contre le virus de l'encéphalite à tiques. Au moment où la maladie se développe, l’organisme commence à produire ses propres immunoglobulines. Les données sur l'efficacité des immunoglobulines sont contradictoires. Parallèlement, certaines études montrent une augmentation du nombre de formes sévères après l'introduction des immunoglobulines.
L'encéphalite à tiques ne se transmet pas de personne à personne. Un patient atteint d'encéphalite à tiques n'est pas dangereux pour les autres.
Conséquences de l'encéphalite à tiques
Avec les formes fébriles et méningées d'encéphalite à tiques, une guérison complète se produit généralement. Les formes focales d'encéphalite à tiques (méningoencéphalite et poliomyélite) peuvent entraîner la mort du patient ; si la guérison se produit, des troubles neurologiques de gravité variable subsistent souvent. Les conséquences de l'encéphalite à tiques peuvent être une diminution de la mémoire, des maux de tête et une paralysie. Dans le traitement des troubles neurologiques, la physiothérapie et les massages jouent un rôle important. On utilise des médicaments nootropes et des vitamines B. L'immunité après l'encéphalite à tiques est résistante à tous les types de virus, il n'y a pas de cas récurrents de la maladie.
La propagation de l'encéphalite à tiques en Russie en 2015

|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Maladie de Lyme (borréliose)
La maladie de Lyme est une maladie qui affecte principalement la peau, les systèmes nerveux et cardiovasculaire ainsi que le système musculo-squelettique, et qui est sujette à une progression à long terme.
La maladie peut survenir à tout âge, mais le plus souvent chez les enfants de moins de 15 ans et les adultes âgés de 25 à 44 ans.
Agents pathogènes : Borrelia.
Le réservoir et la source de la maladie de Lyme sont constitués de nombreuses espèces de vertébrés et d'oiseaux sauvages et domestiques (principalement divers types de rongeurs sauvages, cerfs de Virginie, wapitis, etc.). Dans les foyers naturels, les agents pathogènes circulent entre les tiques et les animaux sauvages. Plus de 200 espèces d’animaux sauvages servent d’hôtes aux tiques.
Le mécanisme de transmission de la maladie de Lyme se fait par le sang, rarement par la consommation de lait cru (principalement du lait de chèvre), par les piqûres de tiques avec leur salive, par les excréments (lorsqu'on les frotte sur le site de la morsure en se grattant)
L'immunité après la maladie de Lyme est instable - plusieurs années après la guérison, une réinfection est possible.
Facteurs de risque d'infection : séjour en forêt mixte (habitat des tiques), notamment de mai à septembre.
Manifestations de la maladie de Lyme
Période d'incubation La maladie de Lyme varie de 1 à 50 jours, avec une moyenne de 10 à 12 jours.
Stade I (infection locale)
Se développe chez 40 à 50 % des personnes infectées au cours du premier mois après une piqûre de tique.
Caractérisé par une évolution pseudo-grippale avec fièvre, maux de tête, faiblesse, malaise, douleurs musculaires et articulaires, parfois accompagnées de frissons sévères. La température corporelle peut être élevée, jusqu'à 39-40°C ; la fièvre peut durer jusqu'à 10 à 12 jours. Des nausées et des vomissements sont parfois notés.
Une toux sèche, un écoulement nasal et des maux de gorge sont rarement observés. Le principal symptôme spécifique à la maladie de Lyme est une rougeur migratoire en forme d’anneau. Chez environ 20 % des patients, il peut s'agir de la seule manifestation du premier stade de la maladie.
Tout d'abord, une tache apparaît sur le site de la piqûre de tique - une zone de rougeur uniforme, s'étendant progressivement (sur plusieurs jours) dans toutes les directions jusqu'à des dizaines de centimètres de diamètre. Les bords de la tache deviennent clairs, brillants, rouges, surélevés au-dessus du niveau d'une peau saine. Chez certains patients, le centre de la tache pâlit progressivement, prend la forme d'un anneau et acquiert une teinte bleuâtre. Des démangeaisons et des douleurs modérées sont possibles au niveau de la tache.
Lorsqu'elles sont traitées avec des antibiotiques, les rougeurs persistent pendant plusieurs jours, sans traitement - jusqu'à 2 mois ou plus. Après sa disparition, une faible pigmentation et une desquamation sont possibles.
Étape II
Se développe chez 10 à 15 % des personnes infectées après plusieurs semaines ou mois (généralement en l'absence de traitement adéquat). Elle se traduit par des lésions des systèmes nerveux et cardiovasculaire (douleurs cardiaques, palpitations), des lésions cutanées sous forme d'éléments en forme d'anneau et de l'urticaire.
Autres changements : lésions hépatiques, lésions oculaires, maux de gorge, bronchite, lésions rénales.
Stade III
Se forme 1 à 3 mois après la fin des deux premières phases (parfois 6 à 12 mois ou plus). La maladie suit une évolution récurrente à long terme avec faiblesse, fatigue accrue, maux de tête, excitabilité accrue ou dépression, troubles du sommeil et lésions de divers organes et systèmes.
Diagnostic de la maladie de Lyme
- Analyse de sang
- Réaction d'immunofluorescence indirecte pour détecter les anticorps anti-Borrelia (la principale méthode sérologique en Russie)
- ELISA en phase solide pour les anticorps anti-Borrelia (les résultats peuvent être négatifs au stade I de la maladie ou dans le contexte thérapie antibactérienne et, au contraire, sont des faux positifs pour la fièvre des montagnes Rocheuses, le lupus érythémateux disséminé, la polyarthrite rhumatoïde)
- PCR pour détecter la protéine Borrelia dans les tissus, le sérum et le liquide synovial (la plus spécifique).
Traitement de la maladie de Lyme
Le traitement de la maladie de Lyme se déroule en milieu hospitalier dans un hôpital spécialisé dans les maladies infectieuses.
Au stade I :
Thérapie antibactérienne pendant 2-3 semaines :
- Doxycycline 100 mg 2 fois par jour
- Amoxicilline 500 mg 3 fois par jour (enfants 25-100 mg/kg/jour) par voie orale
- Antibiotique de réserve - ceftriaxone 2,0 g IM 1 fois par jour
Dans le contexte d'une thérapie antibactérienne, le développement de la réaction de Jarisch-Herxheimer (fièvre, intoxication sur fond de mort massive de Borrelia) est possible. Dans ce cas, les antibiotiques sont arrêtés pendant une courte période, puis repris à une dose plus faible.
Pour la maladie de Lyme de stade II :
Thérapie antibactérienne pendant 3-4 semaines
- S'il n'y a aucun changement dans le liquide céphalo-rachidien, la doxycycline 100 mg 2 fois par jour ou l'amoxicilline 500 mg 3 fois par jour par voie orale est indiquée.
- S'il y a des changements dans le liquide céphalo-rachidien - ceftriaxone 2 g 1 fois/jour, céfotaxime 2 g toutes les 8 heures ou benzylpénicilline (sel de sodium) 20-24 millions d'unités/jour IV
Au stade III :
- Doxycycline 100 mg 2 fois par jour ou amoxicilline 500 mg 3 fois par jour par voie orale pendant 4 semaines
- S'il n'y a aucun effet, ceftriaxone 2 g 1 fois/jour, céfotaxime 2 g toutes les 8 heures ou benzylpénicilline (sel de sodium) 20 à 24 millions d'unités/jour par voie intraveineuse pendant 2 à 3 semaines.
Pronostic de maladie
L'initiation précoce d'un traitement antibactérien peut réduire la durée du traitement et empêcher le développement des stades ultérieurs de la maladie.
À un stade avancé, le traitement de la maladie de Lyme ne réussit pas toujours : si le système nerveux est endommagé, le pronostic est défavorable.
La doxycycline ne doit pas être utilisée pendant la grossesse.
Fièvre hémorragique
Les fièvres hémorragiques sont un groupe de maladies infectieuses de nature virale qui provoquent des lésions toxiques des parois vasculaires, contribuant au développement du syndrome hémorragique. Ils surviennent dans un contexte d'intoxication générale et provoquent de multiples pathologies organiques. Les fièvres hémorragiques sont fréquentes dans certaines régions de la planète, dans les habitats des porteurs de maladies.
Les fièvres hémorragiques sont causées par des virus des familles suivantes : Togaviridae, Bunyaviridae, Arenaviridae et Filoviridae. Un trait caractéristique qui unit ces virus est leur affinité pour les cellules endothéliales vasculaires humaines.
Le réservoir et la source de ces virus sont les humains et les animaux (divers types de rongeurs, singes, écureuils, les chauves-souris etc.), véhiculés par les moustiques et les tiques. Certaines fièvres hémorragiques peuvent être transmises par contact domestique, par la nourriture, l'eau et par d'autres voies. Selon le mode d'infection, ces infections sont divisées en groupes : infections transmises par les tiques (fièvre d'Omsk, de Crimée-Congo et de la forêt de Kyasanur), infections par les moustiques (fièvre jaune, dengue, Chukungunya, vallée du Rift) et contagieuses (laotienne, argentine). , fièvres boliviennes, Ebola, Marburg, etc.).
La susceptibilité aux fièvres hémorragiques chez l'homme est assez élevée ; les personnes dont les activités professionnelles sont liées à la faune sauvage tombent principalement malades. L'incidence dans les villes est plus souvent observée chez les citoyens qui n'ont pas de lieu de résidence permanent et les employés des services ménagers qui entrent en contact avec des rongeurs.
Symptômes de la fièvre hémorragique
Les fièvres hémorragiques ont dans la plupart des cas une évolution caractéristique avec un changement successif de périodes : incubation (généralement 1 à 3 semaines), initiale (2 à 7 jours), pic (1 à 2 semaines) et convalescence (plusieurs semaines).
La période initiale se manifeste par des symptômes généraux d'intoxication, généralement très intenses. Dans les cas graves, la fièvre peut atteindre des niveaux critiques et l'intoxication peut contribuer à des troubles de la conscience, au délire et aux hallucinations. Dans le contexte d'une intoxication générale, une hémorragie toxique (toxicose capillaire) est notée dès la période initiale : le visage et le cou, la conjonctive des patients sont généralement hyperémiques, la sclère est injectée, des éléments d'éruption hémorragique peuvent être détectés sur la membrane muqueuse du palais mou, les symptômes endothéliaux (« garrot » et « pincement ») sont positifs . On note des troubles toxiques du rythme cardiaque (tachycardie se transformant en bradycardie) et une diminution de la pression artérielle. Pendant cette période, une prise de sang générale montre une leucopénie (dure 3 à 4 jours) et une thrombocytopénie croissante. La formule sanguine montre une neutrophilie avec un déplacement vers la gauche.
Avant le début de la période de pointe, il y a souvent une normalisation à court terme de la température et une amélioration de l'état général, après quoi la toxicose augmente, l'intensité de la clinique générale augmente, des pathologies multiviscérales et des troubles hémodynamiques se développent. Pendant la période de convalescence, on observe une régression progressive des manifestations cliniques et une restauration de l'état fonctionnel des organes et des systèmes.
La néphrosonéphrite hémorragique d'Extrême-Orient est souvent appelée fièvre hémorragique avec syndrome rénal, car cette maladie se caractérise par des lésions prédominantes des vaisseaux rénaux. L'incubation de la néphrosonéphrite hémorragique d'Extrême-Orient dure 2 semaines, mais peut être raccourcie à 11 jours et prolongée à 23 jours. Durant les premiers jours de la maladie, des phénomènes prodromiques (faiblesse, mal-être) sont possibles. Ensuite, une intoxication grave se développe, la température corporelle monte à 39,5 degrés ou plus et persiste pendant 2 à 6 jours. 2 à 4 jours après le début de la fièvre, des symptômes hémorragiques apparaissent sur fond d'intoxication progressive. Parfois, des symptômes méningés (Kernig, Brudzinski, raideur de la nuque) peuvent être observés. En raison de dommages toxiques au cerveau, la conscience est souvent confuse, des hallucinations et des délires apparaissent. Le syndrome hémorragique général s'accompagne de symptômes au niveau rénal : douleurs lombaires, signe de Pasternatsky positif, une analyse d'urine générale révèle des globules rouges, des cylindres et des protéines. À mesure que la maladie progresse, le syndrome rénal s’aggrave, tout comme le syndrome hémorragique. Au plus fort de la maladie, on note des saignements du nez, des gencives et des éruptions hémorragiques sur le corps (principalement au niveau de la ceinture scapulaire et des surfaces latérales de la poitrine).
Lors de l'examen de la membrane muqueuse de la bouche et de l'oropharynx, des hémorragies ponctuelles sont révélées au niveau du palais et de la lèvre inférieure, et une oligurie se développe (dans les cas graves, pouvant aller jusqu'à l'anurie complète). On note une hématurie importante (l'urine prend la couleur de la « bouillie de viande »).
La fièvre dure généralement 8 à 9 jours, après quoi une diminution de la température corporelle se produit dans les 2 à 3 jours. Cependant, après sa normalisation, l'état du patient ne s'améliore pas, des vomissements peuvent survenir et le syndrome rénal progresse. L'amélioration de l'état et la régression des symptômes cliniques surviennent 4 à 5 jours après la disparition de la fièvre. La maladie entre en phase de convalescence. A cette époque, la polyurie est caractéristique.
La fièvre hémorragique de Crimée se caractérise par un début aigu : vomissements, douleurs abdominales à jeun et frissons. La température corporelle augmente fortement. L'aspect des patients est caractéristique des fièvres hémorragiques : un visage hyperémique et gonflé et une conjonctive, des paupières et une sclère injectées.
Les symptômes hémorragiques sont prononcés : éruptions pétéchiales, saignements des gencives, saignements de nez, sang dans les selles et les vomissements, saignements utérins chez la femme. La rate reste le plus souvent de taille normale, mais chez certains patients, elle peut être hypertrophiée. Une maladie grave se manifeste par des douleurs abdominales intenses, des vomissements fréquents et du méléna. Le pouls est labile, la tension artérielle diminue et les bruits cardiaques sont étouffés.
La fièvre hémorragique d'Omsk est plus légère et bénigne, le syndrome hémorragique est moins prononcé (bien que la mortalité survienne également avec cette infection). Dans les premiers jours, la fièvre atteint un peu plus de 39 degrés ; dans la moitié des cas, la période fébrile se déroule par vagues, avec des périodes d'augmentation et de normalisation de la température corporelle. La durée de la fièvre est de 3 à 10 jours.
La dengue hémorragique se caractérise par une période d'incubation de 5 à 15 jours, une évolution bénigne, des symptômes d'intoxication générale, s'intensifiant au bout de 3-4 jours, et une éruption maculopapuleuse d'origine hémorragique, passant 2-3 jours après son apparition (survient généralement au plus fort de la maladie) et sans laisser de pigmentation ni de desquamation. La courbe de température peut être en deux vagues : la fièvre est interrompue par une période de 2 à 3 jours de température normale, après quoi une deuxième vague apparaît. Cette forme est typique des Européens : chez les résidents d'Asie du Sud-Est, la dengue se développe sous la forme hémorragique et a une évolution plus sévère.
Complications de la fièvre hémorragique
Les fièvres hémorragiques peuvent contribuer au développement d'affections graves, potentiellement mortelles : choc infectieux-toxique, insuffisance rénale aiguë, coma.
Diagnostic des fièvres hémorragiques
Le diagnostic des fièvres hémorragiques est posé sur la base du tableau clinique et des données épidémiologiques, confirmant le diagnostic préliminaire en laboratoire.
Des diagnostics spécifiques sont réalisés à l'aide de tests sérologiques (RSC, RNIF, etc.), de tests immuno-enzymatiques (ELISA), de détection d'antigènes viraux (PCR) et de méthode virologique.
Les fièvres hémorragiques sont généralement caractérisées par une thrombocytopénie lors d'un test sanguin général et par la détection de globules rouges dans l'urine et les selles. En cas d'hémorragie grave, des symptômes d'anémie apparaissent. Un test de sang occulte dans les selles positif indique un saignement le long du tractus gastro-intestinal.
La fièvre avec syndrome rénal se manifeste également dans les diagnostics de laboratoire sous forme de leucopénie, d'aneosinophilie et d'augmentation du nombre de neutrophiles en bande. Les changements pathologiques dans l'analyse générale de l'urine sont significatifs - la densité est réduite, les protéines sont notées (l'augmentation atteint souvent 20 à 40 %), les cylindres. Il y a une augmentation de l'azote résiduel dans le sang.
La fièvre de Crimée se caractérise par une lymphocytose sur fond de normocytose générale, un déplacement de la formule leucocytaire vers la gauche et une VS normale.
Traitement de la fièvre hémorragique
Les patients présentant une fièvre hémorragique sont soumis à une hospitalisation. Le repos au lit, un régime semi-liquide riche en calories et facilement digestible, riche au maximum en vitamines (notamment C et B) - décoctions de légumes, jus de fruits et de baies, infusion d'églantier, boissons aux fruits) sont prescrits. De plus, une thérapie vitaminique est prescrite : vitamines C, P. Vicasol (vitamine K) est prise quotidiennement pendant quatre jours.
Une solution de glucose est prescrite par voie intraveineuse ; en cas de fièvre, des transfusions sanguines peuvent être effectuées par petites portions, ainsi que l'administration de suppléments de fer, d'antianémine et de campolone. La thérapie complexe comprend des antihistaminiques. La sortie de l'hôpital a lieu après guérison clinique complète. À leur sortie, les patients sont observés en ambulatoire pendant un certain temps.
Pronostic de la fièvre hémorragique
Le pronostic dépend de la gravité de la maladie. Les fièvres hémorragiques peuvent varier dans une très large mesure, provoquant dans certains cas le développement d'affections terminales et aboutissant à la mort, mais dans la plupart des cas, avec des soins médicaux opportuns, le pronostic est favorable - l'infection se termine par une guérison.
Prévention de la fièvre hémorragique
La prévention des fièvres hémorragiques passe avant tout par des mesures visant à éliminer les porteurs de l'infection et à prévenir les piqûres. Dans les zones où l'infection se propage, les zones préparées pour l'installation sont soigneusement nettoyées des insectes hématophages (moustiques, tiques) ; dans les régions sujettes aux épidémies, il est recommandé de porter des vêtements épais, des bottes, des gants, une combinaison anti-moustique spéciale et masques et utilisez des répulsifs dans les zones forestières.
Pour la fièvre hémorragique d'Omsk, il existe une méthode de prévention spécifique, la vaccination systématique de la population à l'aide d'un vaccin à virus tué.
Les tiques n'aiment pas l'humidité. Les piqûres de tiques il faut s'attendre par temps chaud et non pluvieux. Pendant mordre La tique injecte une substance anesthésique spéciale, de sorte que l'attaque passe complètement inaperçue. Pour les piqûres, choisissez des vêtements cachés et des endroits sensibles. Les endroits préférés pour l'aspiration sont les coudes, le cuir chevelu, les jambes, les bras et l'aine.Les conséquences les plus graves attendent après la morsure taïga
ou Forêt européenne
tiques. Ces types d'insectes sont assez gros par rapport aux autres représentants du groupe. Ils se nourrissent de sang. La coquille chitineuse dure qui recouvre tout le corps de l'insecte s'étend sur tout l'abdomen, ce qui lui permet d'absorber une grande quantité de sang et de devenir comme un gros haricot. Les mâles sont plus petits que les femelles et absorbent également très peu de sang : une heure leur suffit pour se saturer. Les tiques peuvent sentir leurs proies avec leur « nez » à dix mètres de distance, mais elles n’ont aucune vision.
Trois, voire cinq ans s'écoulent entre la ponte de l'œuf et l'apparition de l'adulte. De plus, au cours de toutes ces années, la tique ne boit le sang de ses victimes que quelques fois.
Habitats des tiques
Les tiques guettent leurs victimes pendant endroits humides, forêts avec une bonne herbe épaisse, pas trop ombragée. Les endroits préférés sont les ravins, les bords et les sentiers envahis par l'herbe. C'est sur de tels chemins qu'ils attendent leurs victimes, car les chemins emmagasinent les odeurs des créatures à sang chaud.
Habitudes des tiques
Les tiques hématophages apparaissent au milieu du printemps, leur population augmente très rapidement et dès mai quantité maximale, qui dure jusqu'au tout début juillet. Après quoi la population disparaît, mais certains de ses représentants peuvent être observés dans la nature jusqu'au début de l'automne.L'insecte attend sa victime sur un brin d'herbe ou un buisson pouvant atteindre 50 centimètres de haut. Sentant l'objet de la chasse, l'insecte étend ses pattes vers l'avant et les déplace en essayant de s'accrocher. Il le fait très rapidement, aidé par les crochets et les ventouses qui se trouvent sur ses pattes.
Il faut se rappeler une fois pour toutes : pas une seule tique ne tombe sur une personne ou un animal d'en haut. Trouvé sur le dos ou sur la tête, il y rampait simplement par le bas à la recherche de l'endroit le plus pratique pour l'aspiration.
Les endroits les plus « savoureux » se trouvent sur le cou, la tête chez les animaux et dans les plis de la peau humaine.
Il faut près d'une semaine à la femelle pour être complètement saturée. Ils ne sont pas pointilleux dans le choix de leur nourriture : les oiseaux, les petits ou grands mammifères et les humains feront l'affaire.
Conséquences possibles d'une morsure
L’une des conséquences les plus graves est de contracter une maladie. L'infection se produit pendant que l'insecte se nourrit. Dès que la tique enfonce sa trompe dans le corps de la victime, elle libère sa salive. Les glandes qui produisent la salive sont très grosses. La salive est une substance très importante dont les tiques ont besoin pour de nombreux processus différents. Tout d'abord, elle « colle » la trompe au corps. De plus, la salive contient un anesthésique qui rend la ponction indolore pour la victime, des substances qui détruisent les parois des vaisseaux sanguins et perturbent le fonctionnement de l'immunité locale.
Encéphalite virale
Il s'agit d'une maladie affectant le système nerveux. DANS cas difficiles le patient développe une paralysie et la mort survient.Tiques ixodides , habitant les forêts et les steppes forestières d'Eurasie, sont les principaux porteurs et sources de virus de l'encéphalite. Cette maladie n'est dangereuse qu'au printemps et en automne, puisque c'est à cette période que les tiques sont les plus actives.
Vous pouvez être infecté soit par une morsure de tique, soit en consommant du lait non bouilli provenant de vaches ou de chèvres infectées par une encéphalite.
Le type d'encéphalite caractéristique de la partie européenne est plus bénin et entraîne la mort dans seulement 2 % des cas. Alors qu’une personne qui contracte cette maladie en Extrême-Orient a 30 % de chances d’en mourir.
Les petits rongeurs sont la principale source d'encéphalite. Ils tombent très facilement malades, mais tolèrent la maladie presque inaperçus. Les tiques en sont également infectées. Les virus peuvent être trouvés dans presque tous les organes et tissus, y compris les glandes salivaires. Lorsque la salive est injectée dans le corps de la victime, le virus est simultanément transmis. La plupart des virus sont contenus dans la première partie épaisse de la salive, qui agit comme du ciment.
Le virus de l'encéphalite peut être transporté par des tiques de tout sexe.
Symptômes
Les signes de cette maladie sont variés. Ils apparaissent une semaine ou deux après une piqûre de tique :
- faiblesse des bras et des jambes,
- sensibilité altérée de la peau du haut du corps,
- augmentation de la température à 39 - 40 degrés,
- détérioration générale de la santé,
- Forts maux de tête ,
- rougeur de la peau du haut du corps et des muqueuses,
- détérioration temporaire de la conscience.
Borréliose transmise par les tiques ou maladie de Lyme
 L'agent causal de cette maladie est les spirochètes, qui se propagent dans la nature, notamment par les tiques. La maladie se présente sous une forme chronique et affecte presque tous les organes et systèmes.
L'agent causal de cette maladie est les spirochètes, qui se propagent dans la nature, notamment par les tiques. La maladie se présente sous une forme chronique et affecte presque tous les organes et systèmes. Vous pouvez être infecté par la borréliose transmise par les tiques sur presque tous les continents. En Russie, les régions de Tioumen, Kaliningrad, Perm, Yaroslavl, Leningrad, Tver et Kostroma sont considérées comme défavorables à cette maladie. Extrême Orient, Sibérie occidentale, Oural.
Une personne infectée par la borréliose transmise par les tiques ne constitue pas une source de danger pour autrui.
L'infection se produit par la salive de la tique. L'agent pathogène pénètre très rapidement par la circulation sanguine dans presque tous les organes et tissus. Après quoi Borrelia peut rester dans le corps pendant des décennies.
Symptômes
Les signes apparaissent 2 à 30 jours après la piqûre. Sur le site d'introduction du virus, une grande tache écarlate brillante apparaît, dont le diamètre augmente progressivement jusqu'à 10 centimètres, voire plus. Le plus souvent, la tache a une forme régulière, ronde ou ellipsoïdale. Le long du bord, la tache est limitée par une crête dépassant du niveau du corps. Petit à petit, le milieu de la tache perd son intensité de couleur et devient bleuâtre, recouvert d'une croûte et d'une cicatrice. Après 20 à 30 jours, la tache disparaît complètement et après 4 à 6 semaines supplémentaires, des symptômes de lésions du système nerveux et d'autres systèmes apparaissent.
Le principal signe diagnostique de la maladie est la tache. Cette maladie doit être traitée à l'hôpital, car si l'agent pathogène n'est pas détruit, une forme chronique se développe, entraînant un handicap.
Typhus récidivant à tiques
 Il s'agit d'infections aiguës provoquées par divers représentants des spirochètes. Vous pouvez en être infecté au Tadjikistan, au Kirghizistan, en Azerbaïdjan, en Arménie, en Ouzbékistan, dans le territoire de Krasnodar, ainsi qu'en Afrique, en Amérique du Nord et du Sud.
Il s'agit d'infections aiguës provoquées par divers représentants des spirochètes. Vous pouvez en être infecté au Tadjikistan, au Kirghizistan, en Azerbaïdjan, en Arménie, en Ouzbékistan, dans le territoire de Krasnodar, ainsi qu'en Afrique, en Amérique du Nord et du Sud. Les tiques sont non seulement porteuses d’agents pathogènes, mais elles les transmettent même à leur progéniture. L'infection se produit lors d'une morsure de tique.
Symptômes
Une ampoule apparaît au site de l'infection. Une fois dans le corps, l'agent pathogène se multiplie activement et pénètre dans le sang. La victime commence soudainement à frissonner, il a mal à la tête, il a très chaud, il est léthargique, ses membres lui font mal, la température monte à 39 - 40 degrés, il a la nausée. A ce stade, la bulle devient rouge foncé. Le corps du patient se couvre d'une éruption cutanée, son foie et sa rate sont hypertrophiés et un jaunissement de la sclère et de la peau peut être observé.
Parfois, il existe des symptômes d'implication du cœur et des organes respiratoires dans le processus. La période aiguë dure 2 à 6 jours, puis la température se normalise ou se normalise presque. L'état du patient s'améliore. Mais au bout de quelques jours, une deuxième attaque commence, pas différente de la première. Il peut y avoir de quatre à douze attaques. Les attaques ultérieures sont généralement plus légères que la première.
La maladie est diagnostiquée à l'aide d'un test sanguin. Le traitement est hospitalier. Si une personne était en bonne santé et n'était pas épuisée avant l'infection, elle a de grandes chances de se rétablir complètement.
Fièvre Q
 C'est l'une des zoonoses les plus courantes ( la source est des animaux sauvages) les rickettsioses dans le monde.
C'est l'une des zoonoses les plus courantes ( la source est des animaux sauvages) les rickettsioses dans le monde. L'agent causal de la fièvre Q peut longue durée existent dans l'environnement, il est difficile de le détruire par désinfection, ébullition ( pas moins de 10 minutes).
Les animaux domestiques et sauvages peuvent être porteurs de la fièvre Q. Les tiques sont l’un des porteurs d’agents pathogènes et les transmettent à leur progéniture.
Il est assez difficile d'être infecté par un patient - uniquement par les crachats ou le lait maternel. L'agent pathogène pénètre dans l'organisme par les organes respiratoires, digestifs et cutanés. Une personne guérie n’a pratiquement aucune chance d’être à nouveau infectée.
Symptômes
Les symptômes peuvent apparaître quelques jours ou un mois après la piqûre de tique. Habituellement, l'apparition de la maladie est rapide :
- des douleurs dans tout le corps,
- mal de tête,
- toux non productive,
- un dur travail glandes sudoripares,
- aversion pour la nourriture
- insomnie,
- rougeur du visage,
- augmentation de la température corporelle à 38 - 40 degrés.
Pour poser un diagnostic, des analyses de sang sont effectuées et le patient est examiné. La fièvre Q ne peut être traitée qu’à l’hôpital. La maladie répond bien au traitement médicamenteux.
Fièvres hémorragiques
 Il existe plusieurs types de fièvres hémorragiques qui peuvent être infectées par une morsure de tique : de Crimée, d'Omsk, avec syndrome rénal. La fièvre hémorragique d'Omsk ne se produit pratiquement pas aujourd'hui. La forme de Crimée est courante dans la région de Rostov, en Crimée, dans la péninsule de Taman, dans le sud du Kazakhstan, au Turkménistan, au Kirghizistan, au Tadjikistan et en Bulgarie. Les agents responsables de la fièvre hémorragique avec syndrome rénal se retrouvent aussi bien en Asie qu'en Europe, quelle que soit la nature de la région.
Il existe plusieurs types de fièvres hémorragiques qui peuvent être infectées par une morsure de tique : de Crimée, d'Omsk, avec syndrome rénal. La fièvre hémorragique d'Omsk ne se produit pratiquement pas aujourd'hui. La forme de Crimée est courante dans la région de Rostov, en Crimée, dans la péninsule de Taman, dans le sud du Kazakhstan, au Turkménistan, au Kirghizistan, au Tadjikistan et en Bulgarie. Les agents responsables de la fièvre hémorragique avec syndrome rénal se retrouvent aussi bien en Asie qu'en Europe, quelle que soit la nature de la région. Symptômes
Toutes ces maladies surviennent avec une augmentation de la température corporelle, des hémorragies sous-cutanées, ainsi que les organes internes. La période d'incubation est pour Omsk et Crimée - de 2 à 7 jours, pour la fièvre avec syndrome rénal - de 10 à 25 jours.
Il est très important de ne pas serrer le corps de l’insecte, quelle que soit la manière dont il est retiré. Il est également important de ne pas arracher la tête de la tique, car la trompe restant dans le corps peut provoquer un processus purulent. Si la tête se détache lors du retrait de la tique, elle peut encore contenir des agents pathogènes qui pénètrent dans le corps humain.
Si, après avoir retiré la tique, un petit point noir reste au site d'aspiration, cela signifie que la tête s'est détachée et doit être retirée. Pour ce faire, la zone touchée est traitée avec de l'alcool et la plaie est nettoyée à l'aide d'une aiguille désinfectée. Après avoir retiré la tête, vous devez lubrifier la plaie avec de l'alcool ou de l'iode.
Il est totalement inutile de faire couler de l'huile ou de l'alcool sur la tique, comme le recommandent certaines sources. De telles manipulations peuvent conduire à deux résultats : soit la tique s'étouffera et restera dans la plaie, soit elle aura peur et commencera à sécréter davantage de salive et, avec elle, des agents pathogènes.
Pinces twisters
Les dispositifs pour éliminer les tiques sont préférables aux pinces, car le corps de l'insecte ne rétrécit pas du tout et aucune sécrétion n'est plus pressée dans la plaie. Ainsi, le risque d’infection est réduit.Ces appareils sont produits par des sociétés étrangères, mais ils peuvent être achetés dans des magasins en ligne dans n'importe quel pays. L'utilisation de l'appareil est très simple et repose sur le principe de la torsion. Mais un tel dispositif ne comprime pas du tout le corps de l’insecte, contrairement aux pinces.
Insecte dans l'oreille
Il s’agit d’un phénomène très désagréable pouvant entraîner une morsure. Pour retirer un insecte de l'oreille, vous devez allonger la victime, tourner la tête sur le côté et verser une petite quantité d'eau légèrement tiède dans l'oreille où se trouve l'insecte. Allongez-vous pendant environ une minute, puis tournez la tête de l'autre côté et attendez que l'eau s'écoule et que l'insecte sorte avec. Parfois, cela ne suffit pas, mais dans de tels cas, on ne peut pas se passer d’une aide médicale.Après la morsure
Si la piqûre s’est produite dans des zones épidémiologiquement défavorisées, le simple fait de retirer la tique ne suffira pas. Une seule piqûre suffit à introduire des agents pathogènes dans la plaie.Après l'avoir retiré, l'insecte doit être placé dans une bouteille en verre et un petit morceau de coton légèrement imbibé d'eau doit y être jeté. Assurez-vous de bien fermer le flacon et de le conserver dans un endroit froid jusqu'à l'empoisonnement à l'hôpital. Pour que l’analyse réussisse, l’insecte doit être livré vivant au laboratoire.
Il existe également une technique qui permet de détecter des maladies en utilisant des parties du corps d’un insecte. Mais il s'agit d'une méthode coûteuse - la PCR, qui n'est pas très courante.
Même si l'insecte lui-même est infecté, cela ne signifie pas que la piqûre a nécessairement conduit à l'infection d'une personne. L'insecte est examiné au cas où pour éviter les surprises.
Vous devez absolument vous rendre à l'hôpital si :
- la zone touchée est très rouge et très enflée,
- 5 à 30 jours après la morsure, l’état général s’est détérioré : la température corporelle a augmenté, des frissons, des maux de tête, il est difficile de bouger, les yeux sont douloureux à cause de la lumière.
Comment diagnostique-t-on une morsure de tique encéphalite ?
 Environ 13% souffrent d'encéphalite tiques ixodides, mais le simple fait d’observer un insecte ne permet en aucun cas de déterminer s’il est infecté ou non. La réponse ne sera donnée que par un test en laboratoire de l'insecte lui-même ou du sang de la victime. Il est totalement inutile de faire une prise de sang immédiatement après une morsure. Il faut au moins une semaine pour qu’une infection se développe dans le corps. Un test PCR est donc généralement prescrit 10 jours après la morsure.
Environ 13% souffrent d'encéphalite tiques ixodides, mais le simple fait d’observer un insecte ne permet en aucun cas de déterminer s’il est infecté ou non. La réponse ne sera donnée que par un test en laboratoire de l'insecte lui-même ou du sang de la victime. Il est totalement inutile de faire une prise de sang immédiatement après une morsure. Il faut au moins une semaine pour qu’une infection se développe dans le corps. Un test PCR est donc généralement prescrit 10 jours après la morsure. Cette analyse permet de détecter la borréliose et l'encéphalite à tiques. Un test sanguin pour la présence d'anticorps est effectué encore plus tard. Les anticorps contre le virus de l'encéphalite à tiques ne seront détectés dans le sang que 14 jours après la morsure, et contre Borrelia seulement après 4 semaines.
Immunoglobuline et autres aides d'urgence après une morsure
Si les zones où la morsure s'est produite sont épidémiologiquement défavorables, il est nécessaire de prévenir de toute urgence le développement de maladies graves, principalement l'encéphalite à tiques. La prévention est obligatoire si une personne n'est pas vaccinée contre l'encéphalite à tiques, ainsi que dans les cas où il existe une forte probabilité d'infection ( la tique est porteuse du virus ; plusieurs tiques ont été trouvées à la fois).Il est préférable que les médicaments nécessaires soient administrés dans les 24 heures suivant la morsure. Si plus de quatre jours se sont écoulés, la prévention est inutile.
Pour prévenir l'encéphalite à tiques, des immunoglobulines ou des médicaments antiviraux sont utilisés. Ces produits sont inutiles en cas d'infection par la borréliose transmise par les tiques et d'autres maladies transmises par les tiques.
Immunoglobuline
Aujourd’hui, il est considéré comme un médicament obsolète et n’est plus utilisé dans les pays développés. Ses inconvénients incluent un coût élevé, ainsi qu'un effet secondaire sous forme d'allergies.
L'immunoglobuline est produite à partir du sérum du sang d'un donneur. Le médicament est produit uniquement à partir du sang de personnes possédant déjà des anticorps contre le virus de l'encéphalite à tiques.
Il est utilisé à la fois pour la prévention et le traitement de l'encéphalite à tiques chez les personnes d'âges différents.
Le médicament n’est efficace que dans les trois premiers jours suivant une éventuelle infection. Avant de commencer à l'utiliser, vous devez étudier les instructions, car l'immunoglobuline présente de nombreuses contre-indications et le médicament lui-même provoque un nombre suffisant d'effets secondaires.
Le médicament est utilisé exclusivement selon les prescriptions d'un médecin. Il est infusé par voie intramusculaire, la posologie est choisie en tenant compte du poids corporel de la victime.
Agents antiviraux
Le plus souvent utilisé yodantipyrine pour les patients de plus de 14 ans et anaferon pour les enfants. Si aucun de ces médicaments n’est disponible, vous pouvez utiliser n’importe quel médicament antiviral vendu en pharmacie ( arbidol, cycloféron, remantadine).
Yodantipyrine est un agent antiviral qui stimule le système immunitaire et soulage l'inflammation. Sous l’influence de ce médicament, les membranes cellulaires ne permettent plus aux virus de pénétrer. La production d'interférons alpha et bêta est activée. Le médicament est efficace contre le virus de l'encéphalite à tiques, la grippe, le parainfluenza, la stomatite vésiculaire, la fièvre hémorragique avec syndrome rénal. Il est utilisé à la fois pour le traitement et la prévention des maladies. Le médicament ne doit pas être utilisé si vous souffrez d’hyperthyroïdie.
Rémantadine– il doit être pris au plus tard 48 heures après la piqûre, à raison de 100 mg deux fois par jour à 12 heures d'intervalle. La durée du traitement est de trois jours.
A quoi ressemble une morsure ?
 Le tissu au site de la morsure devient rouge et gonfle : c’est la réponse normale du corps à une morsure de tique. Normalement, la rougeur devrait disparaître d’elle-même quelques jours après l’élimination complète de l’insecte. Mais si vous prenez des antihistaminiques, les rougeurs devraient disparaître plus rapidement.
Le tissu au site de la morsure devient rouge et gonfle : c’est la réponse normale du corps à une morsure de tique. Normalement, la rougeur devrait disparaître d’elle-même quelques jours après l’élimination complète de l’insecte. Mais si vous prenez des antihistaminiques, les rougeurs devraient disparaître plus rapidement. Rougeur due à la borréliose ( érythème) apparaît 5 à 7 jours après la morsure.
Greffer
La vaccination est une méthode efficace de prévention de l’infection. Un exemple très illustratif est celui de l'Autriche, qui occupe la première place du continent en termes de nombre de cas d'encéphalite à tiques. Mais lorsque la vaccination totale a été introduite, le taux d’incidence dans le pays a considérablement diminué. Aujourd’hui, au moins 80 % des habitants y sont vaccinés. L'efficacité du vaccin est de 95%.Le vaccin contient le virus tué de l'encéphalite à tiques. Une fois dans l’organisme, le système immunitaire s’en souvient et, par la suite, au contact de cet agent pathogène, le système immunitaire le supprime instantanément. Une immunité durable se développe 14 jours après la revaccination ( deuxième vaccination). C'est pourquoi vous devez vous faire vacciner à l'avance, même en hiver.
Qui doit se faire vacciner ?
- les personnes vivant dans des zones défavorables à l'encéphalite à tiques,
- les personnes envisageant de se rendre dans des zones défavorables à cette maladie.
La vaccination doit être effectuée après la fin de la saison d'activité des insectes, c'est-à-dire à partir de la fin de l'automne. Les calendriers de vaccination varient légèrement selon les vaccins. En outre, des régimes d'urgence ont été développés pour des cas particuliers, permettant d'obtenir l'immunité dans un délai plus court.
DANS cas spéciaux Vous pouvez également vous faire vacciner pendant la saison chaude, mais gardez à l’esprit que l’immunité apparaîtra trois à quatre semaines après la première vaccination. Pendant cette période, il est conseillé d’éviter tout contact avec les insectes.
Pour maintenir l'immunité, la revaccination doit être effectuée une fois tous les trois ans ( une dose de vaccin). Si plus de 5 ans se sont écoulés depuis la prochaine vaccination, il est nécessaire de refaire une double vaccination.
Assurance morsure
L'assurance morsure de tique a ses propres caractéristiques par rapport aux autres types d'assurance. Ainsi, la police d'assurance ne prévoit pas une indemnisation monétaire pour une piqûre de tique, mais un certain nombre de prestations médicales :1. La victime sera admise dans un établissement médical spécial engagé dans la séroprophylaxie.
2. La coche sera supprimée.
3. Dans les deux à trois jours suivant la morsure, la victime recevra une cure préventive d'immunoglobulines.
Tous les autres services peuvent varier selon la compagnie d’assurance. Par exemple, l'option d'assurance la plus budgétaire ne prévoit qu'une seule vaccination. En payant une assurance plus chère, vous pouvez bénéficier non seulement de l'intégralité de la vaccination, mais également d'une thérapie à l'hôpital si la maladie se développe, ainsi que de tous les médicaments nécessaires à la récupération post-hospitalière.
L'assurance peut être individuelle ou familiale ( une police d'assurance est émise pour tous les membres du ménage à la fois).
Lors de la demande d’assurance, vous devez demander à l’agent tous les détails de manière aussi détaillée que possible. Après quoi, vous devez lire attentivement le contrat – certains agents d’assurance exagèrent et embellissent les avantages de l’assurance.
Vous devez être très prudent lorsque vous considérez les points suivants :
1.
Montant d'assurance. Il s’agit du montant d’argent qui sera utilisé par la compagnie d’assurance pour les soins médicaux. Parfois, l'assureur prétend qu'il fournit des soins médicaux complets et un rétablissement, mais en même temps, une très petite somme d'argent est incluse dans le contrat. Dans ce cas, il est presque impossible d’obtenir tout ce dont vous avez besoin. Pour calculer le montant requis, vous devez connaître les prix de la vaccination et de toutes les procédures médicales nécessaires.
2.
Quels services sont inclus ? Que s’engage exactement à fournir la compagnie d’assurance ? La politique peut indiquer une seule vaccination unique. Dans ce cas, inutile d’attendre plus, même si le montant de l’assurance est assez important. La question se pose : pourquoi avez-vous besoin de tant d’argent ? Cette question est particulièrement pertinente lors de la souscription d'une police d'assurance pour toute la famille.
3.
Le contrat d'assurance doit contenir une annexe : une liste de tous les établissements médicaux où vous pouvez bénéficier d'une assistance au titre de l'assurance. C'est pratique s'ils sont assez proches. Il existe des compagnies d'assurance qui fournissent des services dans tout votre état. Après tout, si vous recherchez des soins médicaux auprès d'un établissement avec lequel il n'y a pas de contrat, vous devrez payer pour tous les services médicaux reçus.
La plupart des politiques indiquent que les immunoglobulines ne sont pas administrées plus d'une fois toutes les 4 semaines. Ceci est dicté indications médicales: administrer ce médicament plus souvent est non seulement inutile, mais même nocif. Pendant un mois, le médicament agit comme une sorte de vaccination.
Comment se protéger ?
 Tout d’abord, lorsque vous allez visiter les habitats des tiques, vous devez vous habiller correctement. Les vêtements doivent avoir des manches longues, des pantalons et vous devez également mettre quelque chose sur votre tête, de préférence une capuche. Les sous-vêtements thermiques peuvent être très pratiques, car ils s'adaptent parfaitement au corps et empêchent les insectes de ramper dans les endroits isolés.
Tout d’abord, lorsque vous allez visiter les habitats des tiques, vous devez vous habiller correctement. Les vêtements doivent avoir des manches longues, des pantalons et vous devez également mettre quelque chose sur votre tête, de préférence une capuche. Les sous-vêtements thermiques peuvent être très pratiques, car ils s'adaptent parfaitement au corps et empêchent les insectes de ramper dans les endroits isolés. Des chaussettes longues ou des chaussettes jusqu'aux genoux sont nécessaires, et les jambes du pantalon doivent être rentrées dans des bottes ou choisies avec des revers.
Il est conseillé que le col soit suffisamment boutonné.
Un autre remède efficace contre les tiques est répulsifs . Ils sont vendus dans de nombreux magasins et pharmacies.
Le répulsif doit être appliqué aux endroits où la tique pénètre en premier - les jambes du pantalon, les chaussures et les jambes jusqu'à la cuisse. Les répulsifs contre les tiques sont assez toxiques, il est donc conseillé d'éviter de les mettre sur les zones exposées du corps.
Et le troisième remède est la vigilance. Vous devez vous examiner périodiquement à des fins préventives.
Que dois-je faire si je suis mordu par une tique
Avant utilisation, vous devriez consulter un spécialiste.
Nous attendons toujours avec impatience le printemps lumière du soleil. Malheureusement, avec le premier réchauffement, déjà à des températures supérieures à +5 degrés, les arachnides, y compris les tiques, reprennent vie. Très longtemps, de mars à novembre, ces minuscules arachnides sont actives. Ils préfèrent grimper dans les buissons jusqu'à une hauteur de 1,5 mètre, à côté des herbes hautes. On les trouve dans les forêts, les parcs urbains, les prairies et les endroits que nous aimons visiter. Une morsure de tique n'est pas douloureuse, mais ses conséquences sont malheureusement très dangereuses. Est-il possible d'éviter cela ? Que faire si vous le trouvez sur votre corps ? Quels symptômes apparaissent après une morsure de tique chez une personne ?
Comment une tique attaque une personne
Lorsque vous choisissez des endroits où vivent des tiques vivantes pour vous promener, vous devez être habillé. Vous devez porter des pantalons longs, des bottes et des manches longues. De plus, les personnes particulièrement vulnérables aux piqûres de tiques (pêcheurs, cueilleurs de champignons, jeunes enfants) doivent être protégées par des médicaments contre ces insectes. Ces médicaments peuvent être achetés en pharmacie sous forme de crèmes ou de sprays. Lorsque vous utilisez la crème, vous devez l'appliquer particulièrement soigneusement sur les bords de vos vêtements : autour du col et des poignets. Souvent, cependant, cette protection ne suffit pas, c'est pourquoi après une telle promenade, la personne doit examiner attentivement tout le corps.
A quoi ressemble une piqûre de tique ?
Une tique est un insecte assez petit et difficile à remarquer tout de suite. Regardez la photo de la tique et l'emplacement de la piqûre pour avoir une idée de qui rechercher.
Types et tailles de tiques photo tique sur la peau photo du site de la morsure tique sur la peau
Pourquoi une piqûre de tique est-elle dangereuse pour l'homme ?
Toutes les tiques ne propagent pas d’agents pathogènes. Les taux d'infection sont estimés entre 10 et 40 pour cent, selon la région. De plus, même en cas de morsures infectées, la maladie ne se produit pas toujours, mais le risque d'infection est très élevé et ne doit donc pas être sous-estimé. Les insectes transmettent la maladie de Lyme (borréliose de Lyme), l'encéphalite à tiques et rarement l'anaplasmose, la babésiose ou la bartonellose.
Symptômes qui surviennent après une morsure de tique chez une personne
Le premier signe de la maladie de Lyme, une infection provoquée par le spirochète Borrelia, est l'érythème migrant, apparaissant 7 jours après la piqûre (cela peut aussi prendre jusqu'à trois semaines). L'érythème migrant a une caractéristique apparence- floue au milieu, elle s'estompe progressivement et des rougeurs réapparaissent à l'extérieur. Dans certains cas, malgré l’infection par la maladie de Lyme, il n’y a pas d’érythème ou un érythème très léger. D'autres symptômes d'infection peuvent indiquer la grippe :
- hypertrophie des ganglions lymphatiques voisins,
- mal de tête,
- douleurs dans les articulations et les muscles,
- faiblesse générale,
- fièvre.
La deuxième étape survient quelques mois après la morsure.
Il y a:
- fatigue inexpliquée
- des taches rouges sur la peau,
- changements dans la fonction cardiaque
- neurologique et
- problèmes oculaires.
La troisième étape se manifeste par des signes de dommages au fonctionnement du cerveau, du système musculo-squelettique et de l'activité cardiovasculaire. La maladie de Lyme nécessite un traitement aux antibiotiques et contrôle strict recherche. En règle générale, les antibiotiques tétracyclines et/ou pénicilline sont recommandés pour la maladie de Lyme.
La conséquence d'une maladie de Lyme non traitée peut être une infection du système nerveux - paralysie et/ou névrite.
Signes d'une morsure de tique d'encéphalite
À son tour, l’encéphalite à tiques produit des symptômes pseudo-grippaux. Dans la première phase, les éléments suivants apparaissent :
- fièvre,
- douleur musculaire,
- mal de tête.
Habituellement, en une semaine, le corps humain combat lui-même l’infection. Malheureusement, certains patients développent le deuxième stade de la maladie et développent des symptômes neurologiques. Encore,
- fièvre,
- de graves maux de tête,
- peut être accompagné de nausées et de vomissements,
- perte de conscience,
- méningite ou encéphalite.
Cela peut entraîner une inflammation de la moelle épinière ou du cerveau, une parésie et une altération de la conscience. L'issue de la maladie peut être mortelle chez 1 à 2 pour cent des patients. C’est pourquoi les personnes qui vivent souvent en forêt devraient être vaccinées.
Mordu par une tique - que faire
Quelle est la meilleure façon de retirer une tique ? Vous pouvez l'acheter à la pharmacie outil spécial et, si nécessaire, ayez-le à portée de main. Actuellement en vente, des ventouses, des poignées et des pinces en plastique facilitent le processus. Pincettes spéciales très faciles à utiliser avec rainures dans les coins de toutes tailles. Les outils doivent être désinfectés avec du peroxyde d'hydrogène ou de l'alcool avant utilisation. Il faut saisir la tique le plus près possible de la peau, en faisant attention à ne pas comprimer son abdomen rempli de sang, et à ne pas la repousser dans notre corps.

La victime doit être surveillée s'il n'y a aucun signe d'infection, d'érythème migrant ou d'autres maladies. Si un érythème migrant cutané apparaît dans les 30 jours (généralement 3 à 7 jours) après le retrait de la tique, il ne sert à rien d'effectuer des tests de laboratoire pour confirmer l'infection. Dans ce cas, le médecin prescrit un traitement - un antibiotique. Malheureusement, dans certains cas, l’érythème et d’autres signes sont moins prononcés ou ne présentent aucun symptôme. Par conséquent, même si des symptômes alarmants n’apparaissent pas, des tests doivent être effectués. Le test ELISA recommandé est effectué après 4 à 6 semaines. Si nécessaire, un autre test Western blot positif est effectué, qui détecte les anticorps IgM et IgG contre la maladie de Lyme.
Lorsqu'il est mordu par une tique d'encéphalite
Il ne faut pas non plus oublier la possibilité d'une infection par l'encéphalite à tiques. Au premier stade, la propagation du virus dans le sang humain se produit 7 à 14 jours après la morsure. Les symptômes typiques incluent : fièvre, mal de tête, douleur musculaire. Les signes de la première phase sont observés pendant environ une semaine. Après plusieurs jours de bien-être, survient la deuxième phase de la maladie, associée à la propagation du virus dans le système nerveux central. Les symptômes comprennent des maux de tête, de la fièvre, des vomissements, des nausées, une perte de conscience, une méningite ou une encéphalite. Ils disparaissent généralement au bout de 2 à 3 semaines, mais chez près de 60 % des patients, des complications peuvent survenir. L'encéphalite à tiques est diagnostiquée en détectant les anticorps IgM (détectés après environ 7 à 10 jours chez les patients atteints de TBE) dans le sérum et le liquide céphalo-rachidien et les IgG (détectés après environ 10 à 14 jours) dans le sérum et le liquide céphalo-rachidien.
Premiers secours : comment bien retirer une tique ?
Les piqûres de tiques ne nécessitent pas toujours une intervention médicale, car dans la plupart des cas, la piqûre de tique peut tomber d'elle-même.

retrait des tiques photo étape par étape
Si vous ne parvenez pas à retirer correctement une tique, consultez un médecin
Le risque de maladie de Lyme est faible si la tique est retirée dans les 24 à 36 heures.
Traitement
Certains auteurs recommandent que si une tique du genre Ixodes est présente sur le corps humain depuis longtemps (cela est déterminé par la taille du sangsue), une dose unique de 200 mg de doxycycline doit être prise à titre prophylactique dans les 72 heures suivant l'apparition d'une tique du genre Ixodes. moment de son retrait. Les femmes enceintes et les enfants de moins de 8 ans pour lesquels la doxycycline est déconseillée peuvent prendre de l'amoxicilline. Récemment, l'azithromycine a été recommandée et est également approuvée pour les enfants et les femmes enceintes. Assurez-vous de consulter votre médecin avant de prendre un antibiotique.
Après avoir retiré l'insecte, un mois d'observation devrait s'écouler. Passé ce délai, les événements suivants peuvent se produire :
- ce qu'on appelle l'érythème migrant (rampant), qui est généralement observé 3 à 30 jours après une piqûre de tique. L'érythème est le premier symptôme de l'une des maladies transmises par les tiques : la maladie de Lyme. Initialement, l'érythème apparaît sous forme de taches rouges qui se développent rapidement. Cependant, il faut savoir que dans plus de la moitié des cas il n'y a pas de réaction cutanée,
- fièvre et symptômes pseudo-grippaux (céphalées sévères, douleurs musculaires et articulaires, toux), qui peuvent être un signe d'anaplasmose (HGA) - encéphalite à tiques.
Une fois ces symptômes apparus, une personne doit consulter immédiatement un médecin.
Érythème après une morsure peut avoir un caractère allergique ou toxique-inflammatoire, ce qui n'indique pas la présence de micro-organismes responsables de maladies transmises par les tiques. L'éruption cutanée ne dépasse pas le niveau de la peau, elle est chaude au toucher et, en règle générale, ne provoque ni douleur ni démangeaison. Cette réaction allergique cutanée ne dépasse pas 5 cm de diamètre et disparaît au bout d'un mois, que vous ayez pris ou non des médicaments.
Érythème migrant
 Érythème migrant causé par des bactéries Borrélie et c'est l'un des symptômes d'une maladie grave transmise par les tiques - la maladie de Lyme. En règle générale, il apparaît dans les 7 à 14 jours suivant une morsure de tique infectée par la borréliose. Disparaît généralement spontanément après environ 1 mois.
Érythème migrant causé par des bactéries Borrélie et c'est l'un des symptômes d'une maladie grave transmise par les tiques - la maladie de Lyme. En règle générale, il apparaît dans les 7 à 14 jours suivant une morsure de tique infectée par la borréliose. Disparaît généralement spontanément après environ 1 mois.
L'éruption caractéristique ressemble à un bouclier anti-souffle : une tache ovale ou ronde au milieu, suivie d'un cercle blanc. L'érythème se termine par un bord rouge qui «va» chaque jour plus loin et s'agrandit. L'érythème peut être accompagné de symptômes pseudo-grippaux.
Il est difficile de passer à côté de ce type d'éruption cutanée, puisque le diamètre de l'érythème migrant est d'au moins 5 cm, signe qui le distingue d'une réaction allergique à une morsure.
 Il convient toutefois de noter que l'éruption cutanée n'apparaît que chez une fraction des personnes infectées (30 à 40 %) et que son absence ne signifie pas l'absence d'infection par la maladie de Lyme.
Il convient toutefois de noter que l'éruption cutanée n'apparaît que chez une fraction des personnes infectées (30 à 40 %) et que son absence ne signifie pas l'absence d'infection par la maladie de Lyme.
L'érythème n'est pas toujours présent, mais lorsqu'il apparaît, il se forme autour de la morsure, bien qu'il survienne parfois à d'autres endroits. Pour chaque patient uniforme personnalisé, et même la couleur de la rougeur.
Le site de la morsure démange - que faire
En règle générale, une piqûre de tique est indolore et ne se manifeste d'aucune façon. Cependant, chez certains patients, après avoir retiré l'insecte hématophage, le site de la morsure commence à démanger.
Pourquoi cela arrive-t-il?
Causes des démangeaisons au site d'une piqûre de tique :
Lorsqu'ils sont correctement traités au début de la maladie, la plupart des patients connaissent une amélioration rapide (généralement en 4 à 6 semaines) et des complications minimes.
Chez les patients aux stades avancés (deuxième et troisième), le traitement peut également conduire à une amélioration significative sans aucune conséquence.
Aux stades avancés de la maladie, certains dommages peuvent rester permanents ou se rétablir très lentement malgré le traitement. Une paralysie faciale résiduelle ou des douleurs au genou peuvent survenir. Certaines personnes développent des douleurs musculaires et articulaires persistantes, une fatigue constante et une diminution de la concentration, malgré l'absence de Borrelia dans le sang, le liquide céphalo-rachidien et le liquide synovial.

Les deux premières maladies (encéphalite à tiques et borréliose) sont les plus courantes ; les autres sont diagnostiquées beaucoup moins fréquemment. Certaines tiques peuvent être porteuses de plusieurs infections à la fois et, par conséquent, infecter l'homme avec plusieurs maladies à la fois.
Comment une tique mord

Les acariens femelles peuvent rester sur la peau de plusieurs heures à une semaine, et les mâles sont capables de s'y attacher pendant une courte période, faisant de petites piqûres. Par conséquent, par exemple, si une personne voyait une tique non pas attachée à sa peau, mais simplement rampante, il y a une forte probabilité que la tique lui ait néanmoins infligé une morsure.
Où et quand êtes-vous le plus susceptible d’être mordu par une tique ?
Les personnes vivant dans des zones où la maladie est endémique, ainsi que celles qui visitent ces zones pendant des périodes spéciales - de mai à mi-juin et de fin août à fin septembre - courent le plus grand risque de contracter une maladie grave due à une piqûre de tique.
Mais le danger d'être attaqué par les tiques persiste pendant toute la période chaude de l'année, lorsque l'on visite presque toutes les zones forestières, les parcs et autres zones où se trouvent de l'herbe et des abris ombragés. Vous pouvez même vous faire piquer par une tique dans votre datcha ou dans les environs de votre maison privée, si l'herbe n'y est pas tondue.

Nombre maximum de piqûres de tiques infectées
est enregistré chaque année en Sibérie, dans l'Oural et dans la région de la Volga. Cependant, un nombre considérable de personnes mordues consultent chaque année un médecin dans presque toutes les régions de Russie, y compris en Crimée et dans le Caucase.
Sur quelles parties du corps les tiques piquent-elles principalement ?
Les tiques sont localisées dans l'herbe principalement à une hauteur de 30 cm, et s'accrochent aux pattes des passants. Le plus souvent, ils s'accumulent sur l'herbe le long des sentiers, sentant l'odeur des passants ici. Parfois, ils grimpent sur les buissons et les branches inférieures des arbres.
Une fois sur le corps humain, la tique commence à chercher des endroits à peau fine, plus faciles à mordre, donc le plus souvent elle colle à la zone :
- aine,
- l'abdomen et le bas du dos,
- aisselles,
- seins,
- les oreilles et le cou,
- cuir chevelu.

Si vous suspectez une piqûre de tique et à des fins de prévention, ce sont les endroits qu'il convient d'inspecter le plus attentivement après avoir visité la forêt et le parc.
A quoi ressemble une piqûre de tique ?
Les signes d'une morsure de tique chez une personne se limitent parfois à une petite tache rougeâtre et à un gonflement de la zone de la plaie, et après quelques jours, la peau acquiert un aspect normal. Sous l'influence de la salive et des microtraumatismes provoqués par la tique appareil buccal, une légère inflammation et une réaction allergique locale se produisent sur la peau. Il n’y a aucune douleur, mais dans certains cas, de légères démangeaisons peuvent survenir.

Consulter un médecin est nécessaire dans tous les cas, même s'il n'y a pas de réactions négatives de la part du corps. L'évolution des premiers stades des maladies dangereuses est parfois cachée et certaines maladies ont une longue période d'incubation. Seule une prise de sang peut confirmer l’absence de la maladie.
Signes d'une réaction allergique à une piqûre de tique
Une allergie survient en réponse à la pénétration de la salive des tiques dans la plaie. La réaction individuelle du corps dépend de l'état de santé dans son ensemble. Les conséquences des piqûres de tiques sont plus graves chez les personnes allergiques, les enfants, les personnes âgées et les personnes dont le système immunitaire est affaibli. Supprimer modéré réaction allergique peut être fait avec des antihistaminiques.
Signes courants d’allergies :
- faiblesse;
- somnolence;
- articulations douloureuses;
- mal de tête;
- nausée;
- vertiges,
- augmentation de la température;
- démangeaisons et éruptions cutanées dans la zone de la morsure et sur d'autres parties du corps.
En cas de forte réaction allergique individuelle, un choc anaphylactique peut survenir, précédé de :
- difficulté à respirer;
- hallucinations;
- Œdème de Quincke (gonflement rapide et massif du visage, de la gorge ou des membres) ;
- perte de conscience.
Le choc anaphylactique peut être soulagé en administrant de la prednisolone et de l'adrénaline. Si les symptômes après une piqûre de tique indiquent une réaction allergique grave, un appel urgent à l'ambulance est nécessaire, sinon la mort est possible.
Signes du développement de l'encéphalite à tiques
La période d'incubation de l'encéphalite à tiques peut durer de 4 à 14 jours. Pendant cette période, la personne infectée ne rencontre aucun problème de santé externe. Ensuite, la température monte brusquement jusqu'à 38-39 °C, le patient a de la fièvre, une perte d'appétit, des douleurs musculaires et oculaires, des nausées ou des vomissements et de graves maux de tête.
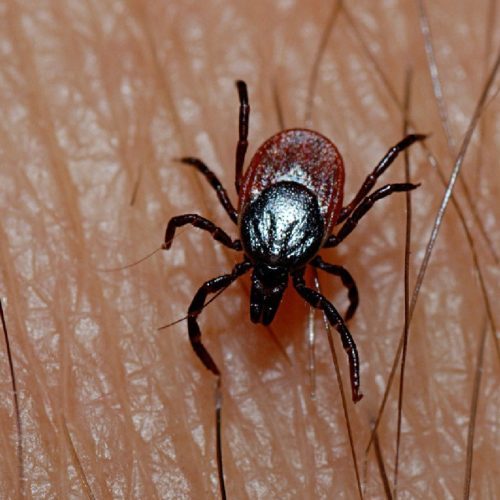
Il y a ensuite une rémission, au cours de laquelle le patient ressent un certain soulagement. Il s'agit de la deuxième phase de la maladie, au cours de laquelle système nerveux. Par la suite, une méningite, une encéphalite et une paralysie peuvent se développer. Si elle n'est pas traitée, la mort est probable.
Le problème est que les signes de la maladie au stade initial sont souvent confondus avec la grippe et les infections respiratoires aiguës, ils ne consultent donc pas de médecin, mais se soignent eux-mêmes. Si une température élevée apparaît après une piqûre de tique détectée ou suspectée, ne perdez pas de temps - un test sanguin et un traitement à l'hôpital sont nécessaires.
Symptômes de la borréliose
Si une tique porteuse de borréliose est mordue, le site de la morsure prend l'apparence d'un érythème spécifique, qui augmente progressivement jusqu'à 10-20 cm, et parfois jusqu'à 60 cm de diamètre. La zone érythémateuse peut être ronde, ovale ou forme irrégulière. La victime peut ressentir des brûlures, des démangeaisons et des douleurs au site de la morsure, mais le plus souvent les premiers signes se limitent au seul érythème.
Après un certain temps, une bordure d'une riche couleur rouge se forme le long du contour de la tache, tandis que la bordure elle-même semble légèrement enflée. Au centre, l'érythème devient blanc pâle ou bleuâtre. Après quelques jours, une croûte et une cicatrice se forment au niveau de la morsure, qui disparaissent sans laisser de trace au bout de 2 semaines environ.

La période d'incubation avant l'apparition des premiers symptômes varie de plusieurs jours à 2 semaines. Vient ensuite le premier stade de la maladie, qui dure de 3 à 30 jours. Pendant cette période, le patient ressent des douleurs musculaires, des maux de tête, de la faiblesse, de la fatigue, des maux de gorge, un écoulement nasal, une raideur des muscles de la nuque et des nausées. Ensuite, pendant un certain temps, la maladie peut prendre une forme latente pouvant aller jusqu'à plusieurs mois, au cours desquels le cœur et les articulations sont touchés.
Malheureusement, l’érythème est souvent confondu avec une réaction allergique locale, sans lui accorder beaucoup d’importance. Et les malaises au premier stade de la maladie sont attribués à un rhume ou à un surmenage au travail. La maladie prend une forme latente et se déclare ouvertement au bout de quelques mois, alors que de graves dommages à l'organisme ont déjà été causés.

Signes du développement d'autres maladies
Une augmentation de la température jusqu'à 38°C ou plus peut indiquer le début du développement d'une infection transmise par les tiques. Il est important de se rappeler qu’un symptôme tel que la fièvre n’apparaît pas immédiatement après la morsure. La période d'incubation de certaines maladies peut durer jusqu'à 14 jours (erlichiose, fièvre hémorragique) ou jusqu'à 21 jours (tularémie).
Dans le contexte d'une température élevée, les symptômes suivants peuvent indiquer l'apparition de la maladie :
- rythme cardiaque rapide et pics de pression;
- mal de gorge, langue enduite et nez qui coule ;
- anorexie, nausées et vomissements ;
- ganglions lymphatiques enflés et éruption cutanée sur le visage (typhus) ;
- saignements de nez, douleurs abdominales, diarrhée (tularimie) ;
- frissons, transpiration, brouillard cérébral, douleurs lombaires (fièvre hémorragique).

Après une piqûre de tique, il est nécessaire de mesurer quotidiennement la température pendant 2 semaines et de surveiller votre état de santé : tout changement qui apparaît ne peut être ignoré.
Premiers secours en cas de morsure de tique
Il faut également consulter un médecin si une trace est constatée sur la peau. morsure possible tique ou les signes d'infection décrits ci-dessus par l'une des infections transmises par les tiques sont apparus. Si nécessaire, après examen, le médecin prescrit un traitement approprié utilisant des médicaments anti-inflammatoires et antibactériens ou recommande une immunothérapie.
La prise d'antibiotiques après une piqûre de tique n'est pas toujours justifiée. S'il est impossible de consulter immédiatement un médecin afin de prévention des urgences il est préférable de prendre des immunomodulateurs (par exemple, l'iodantipyrine). Les personnes allergiques peuvent prendre des antihistaminiques.


 Entrée
Entrée